推 奨
・造影乳房MRI検診の死亡率低減効果が示唆され,その感度も非常に高いので乳癌発症リスクの高い日本人の未発症BRCA遺伝子変異保持者に造影乳房MRI検診を行うことを弱く推奨する。
〔推奨の強さ:2,エビデンスの強さ:弱,合意率:100%(12/12)〕
背景・目的
遺伝性乳癌(BRCA1あるいはBRCA2遺伝子変異あり)の女性の生涯乳癌発症リスクは一般の女性と比較すると6~12倍と非常に高率である1)(☞疫学・予防:6.癌遺伝子診断と乳癌発症予防 総説参照)。したがって,未発症のBRCA遺伝子変異保持者に対する乳癌予防に向けた対策強化が,日本人の乳癌死減少と日本の医療費抑制に貢献すると考えられる。すでに欧米,特に先進諸国では未発症のBRCA遺伝子変異保持者を含めた乳癌ハイリスク群に対して造影乳房MRI検診を強く推奨している2)。しかし,日本ではこの群を対象とする乳がん検診について,エビデンスの強さと益と害のバランスやコストに関して検討したうえでの明確な推奨を示したガイドラインは存在しない。今回,日本人の未発症BRCA遺伝子変異保持者に造影乳房MRI検診は勧められるかをCQとして取り上げ,上記内容に関し,システマティック・レビューを行った。
解 説
今回のシステマティック・レビューを行ううえで,乳癌死亡率減少,感度,偽陽性率,費用をアウトカムとして設定した。下記に記載したキーワードを用いて,未発症BRCA遺伝子変異保持者に限定して,マンモグラフィ(以下MMG)単独とMMG+造影乳房MRI併用を比較している研究に関して検索を行った。死亡率減少に関しては2論文3)4),感度,偽陽性率(1-特異度)に関しては7論文5)~11),費用に関して該当する論文はなかった。
死亡率低減効果はBRCA2遺伝子変異保持者では,10年全生存率はMMG+造影乳房MRI併用スクリーニング群で100%,MMG単独スクリーニング群で85.5%,非スクリーニング群で74.6%であった。そして,MMG+造影乳房MRI併用スクリーニング群と非スクリーニング群の比較では統計学的有意差が証明されたが,MMG単独スクリーニング群と非スクリーニング群の比較では有意差は認められなかった3)。そして,有意差はないもののMMG+造影乳房MRI併用スクリーニング群の10年全生存率はMMG単独スクリーニング群よりも良好であることが示されている。BRCA1遺伝子変異保持者では,造影乳房MRIを使用したスクリーニング群は非スクリーニング群と比較して統計学的有意差をもって良好であったことが報告されている4)。BRCA1あるいはBRCA2遺伝子変異保持者全体では,10年全生存率はMMG+造影乳房MRI併用スクリーニング群で95.3%,MMG単独スクリーニング群で87.7%,非スクリーニング群で73.7%であった。そして,MMG+造影乳房MRI併用スクリーニング群と非スクリーニング群の比較では統計学的有意差が証明されたが,MMG単独スクリーニング群と非スクリーニング群の比較では有意差は認められなかった4)。以上のように造影乳房MRIが乳がん検診に導入されてからまだ経過が浅いので,これからも長期経過観察が必要であるが,BRCA遺伝子変異保持者に対する造影乳房MRI検診は非スクリーニング群やMMG単独スクリーニング群に比較して良好な死亡率低減効果が認められている。
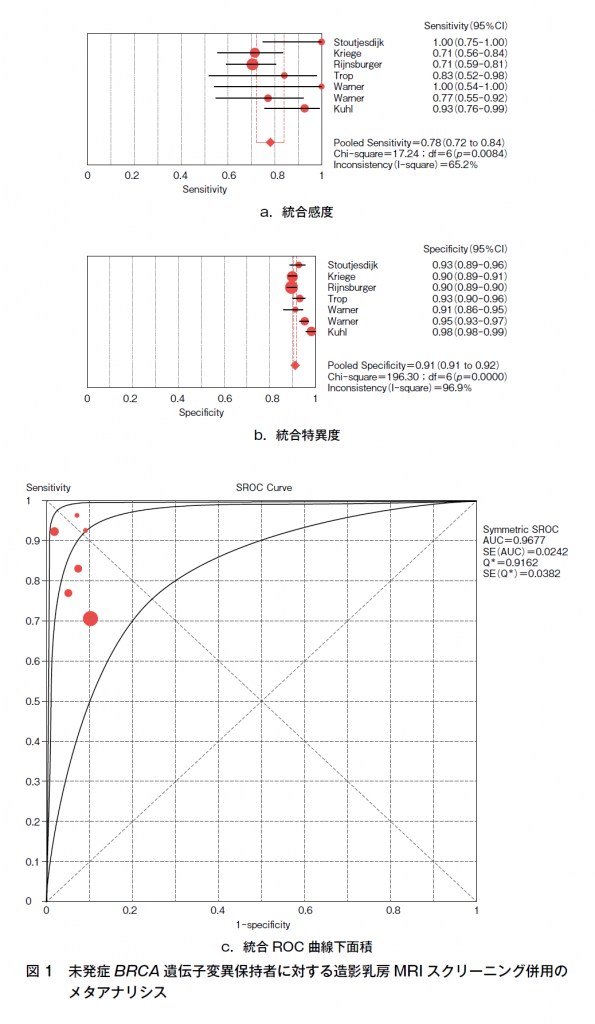
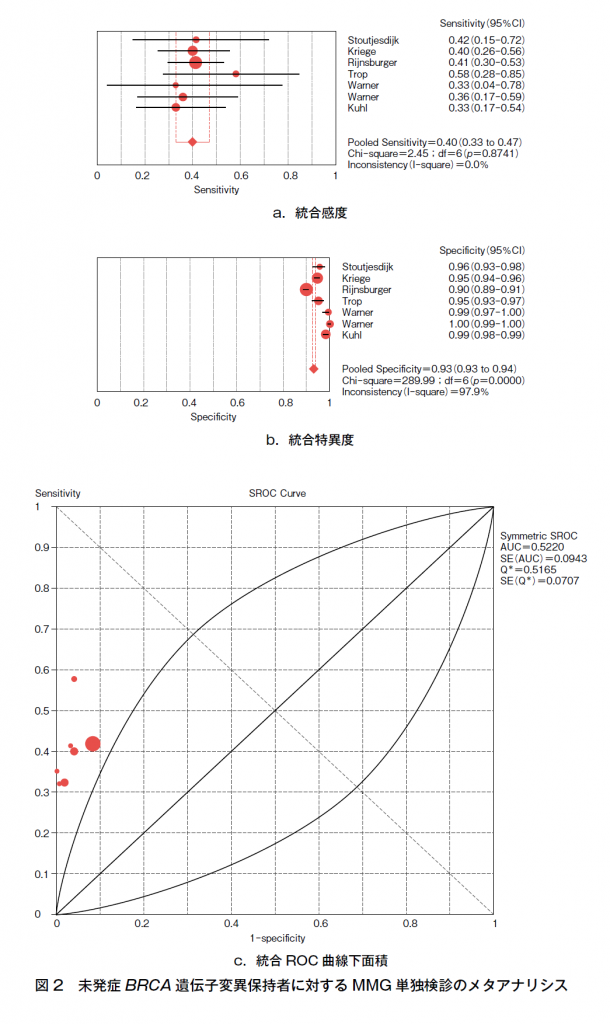
感度,偽陽性率(1-特異度)について7論文5)~11)でメタアナリシスした結果,造影乳房MRI併用スクリーニング群の統合感度は78%(I-square 65.2%),統合特異度は91%(I-square 96.9%),統合ROC曲線下面積は0.97であり(図1a~c),MMGスクリーニング群の統合感度は40%(I-square 0%),統合特異度は93%(I-square 97.9%),統合ROC曲線下面積は0.52であった(図2a~c)。すべての7論文で造影乳房MRI併用スクリーニング群の感度は,MMGスクリーニング群の感度よりも優れており,造影乳房MRI併用スクリーニング群の統合感度はMMGスクリーニング群の感度の約2倍ある。遺伝性乳癌(BRCA1あるいはBRCA2遺伝子変異あり)の女性の生涯乳癌発症リスクは非常に高いので,造影乳房MRI検診の感度がMMGの2倍であることは検診という観点からは造影乳房MRIの有用性が高いと判断できる。MMGスクリーニング群の統合感度のI-squareが0%であり異質性が高い。この理由としては,未発症BRCA遺伝子変異保持者の乳癌発症年齢が若年者に多く,高濃度乳房であるMMGが多いため,MMGによる乳癌の診断が難しいためであると推測できる。造影乳房MRIは高濃度乳房にその診断能が左右されないので,この点からも,特に若年者の未発症BRCA遺伝子変異保持者の造影乳房MRI検診は推奨されるべきである。造影乳房MRI併用スクリーニング群の統合特異度は91%で,MMGスクリーニング群の93%とほぼ同等であり,偽陽性率(1-特異度)も造影乳房MRIとMMGで同等であると解釈できる。ただし,これまで行われてきているMMG+造影乳房MRI併用スクリーニングでは,造影乳房MRIとMMGの両方の偽陽性症例が加算されるのでMMG単独スクリーニングに比較すると偽陽性率は増加する。しかし,近年は若年者でBRCA1遺伝子変異保持者にはMMG施行による感度上昇の利益よりも,被曝による不利益が大きい可能性も議論されており12),今後はBRCA1あるいはBRCA2遺伝子変異保持者別に個別化された乳房MRI検診が推奨される可能性が高く,MMG+造影乳房MRI併用スクリーニングの偽陽性問題は将来的に現状よりも改善されると思われる。
費用に関しては該当する論文はなかったが,対費用効果はMRI検査費用と乳癌発症リスクに依存すると考えられ,日本の造影乳房MRI検査費用は欧米のその費用に比べて格段に安く,日本国内のMRI設置数も多いので検査アクセスも良好であることを考慮すると未発症BRCA遺伝子変異保持者を対象にした造影乳房MRI検診は費用対効果面も許容される可能性が高いと思われるが,この分野のさらなる研究が必要である。
造影乳房MRIで使用する造影剤により,頻度は少ないがアナフィラキシーショックや重症腎障害患者のガドリニウム含有造影剤使用による腎性全身性線維症などの不利益が起こり得ることに注意する必要がある13)。さらに近年ではガドリニウム造影剤が脳内に残留することが明らかになり,造影MRIの安全性に対しての警鐘が報告されている14)。
以上より,最大の利益である造影乳房MRI検診の死亡率低減効果が示唆され,不利益である偽陽性率の増加はあるがその対策も検討されており,未発症BRCA遺伝子変異保持者の高い乳癌発症リスクに対する造影乳房MRI感度がMMGの2倍あるという利益も高いので,日本人の未発症BRCA遺伝子変異保持者に造影乳房MRI検診を行うことを推奨する。MMGに対する造影乳房MRIの感度の優位性は臨床で明らかなため,この領域でランダム化比較試験を施行することは倫理的に不可能であるのでエビデンスレベルの弱い論文しか存在せず,したがってそのエビデンスレベルは弱い。しかし,すでに欧米,特に先進諸国では未発症BRCA遺伝子変異保持者を含めた乳癌ハイリスク群に対して造影乳房MRI検診を強く推奨している。ただし,造影乳房MRI検診を施行するにあたって,開始年齢や間隔,およびMMGとの併用についてはその利益と不利益を十分に検討して,日本の医療状況に最適と考えられる造影乳房MRI検診方法を専門家集団ならびに関連学会で検討する必要がある。また,現時点では造影乳房MRI検診の費用は自費が基本で任意型乳がん検診として施行することは可能であるが,公的資金を使用した対策型乳がん検診への導入は国政として早急に検討される必要がある。ただし,未発症BRCA遺伝子変異保持者に限定した対策型乳がん検診に造影乳房MRIが導入される場合には,適切な精度管理を行い,その対費用効果が検証される体制整備と適切な運営が必要不可欠である。
検索キーワード・参考にした二次資料
PubMedで“Breast Neoplasms”,“Mammography”,“Magnetic Resonance Imaging”,“genetic”,“familial”,“hereditary”,“ethnology”のキーワードと,“high risk”,“dense breast”の同義語で検索した。医中誌・Cochrane Libraryも同等のキーワードで検索した。検索期間は2016年11月までとし,114件がヒットした。それ以外にハンドサーチで2編の論文が追加された。死亡率低減効果については一次スクリーニングで57編の論文が抽出され二次スクリーニングで3編の論文が抽出され定性的システマティック・レビューを行った。感度,偽陽性率(1-特異度)については二次スクリーニングで57編の論文が抽出され二次スクリーニングで7編の論文が抽出され定量的システマティック・レビューを行った。
エビデンス総体・システマティックレビュー資料
参考文献
1)日本HBOCコンソーシアム広報委員会.遺伝性乳がん卵巣がん症候群(HBOC)をご理解いただくために.ver3. 2015. http://hboc.jp/downloads/pamphlet_ver3_1023.pdf
2)National Comprehensive Cancer Network. NCCN Clinical Practice Guidelines in Oncology. Genetic/Familial high―risk assessment:Breast and Ovarian. ver 1. 2018.
3)Evans DG, Harkness EF, Howell A, Wilson M, Hurley E, Holmen MM, et al. Intensive breast screening in BRCA2 mutation carriers is associated with reduced breast cancer specific and all cause mortality. Hered Cancer Clin Pract. 2016;14:8. [PMID:27087880]
4)Evans DG, Kesavan N, Lim Y, Gadde S, Hurley E, Massat NJ, et al. MRI breast screening in high―risk women:cancer detection and survival analysis. Breast Cancer Res Treat. 2014;145(3):663―72. [PMID:24687378]
5)Stoutjesdijk MJ, Boetes C, Jager GJ, Beex L, Bult P, Hendriks JH, et al. Magnetic resonance imaging and mammography in women with a hereditary risk of breast cancer. J Natl Cancer Inst. 2001;93(14):1095―102. [PMID:11459871]
6)Warner E, Plewes DB, Shumak RS, Catzavelos GC, Di Prospero LS, Yaffe MJ, et al. Comparison of breast magnetic resonance imaging, mammography, and ultrasound for surveillance of women at high risk for hereditary breast cancer. J Clin Oncol. 2001;19(15):3524―31. [PMID:11481359]
7)Kriege M, Brekelmans CT, Boetes C, Besnard PE, Zonderland HM, Obdeijn IM, et al;Magnetic Resonance Imaging Screening Study Group. Efficacy of MRI and mammography for breast―cancer screening in women with a familial or genetic predisposition. N Engl J Med. 2004;351(5):427―37. [PMID:15282350]
8)Warner E, Plewes DB, Hill KA, Causer PA, Zubovits JT, Jong RA, et al. Surveillance of BRCA1 and BRCA2 mutation carriers with magnetic resonance imaging, ultrasound, mammography, and clinical breast examination. JAMA. 2004;292(11):1317―25. [PMID:15367553]
9)Rijnsburger AJ, Obdeijn IM, Kaas R, Tilanus―Linthorst MM, Boetes C, Loo CE, et al. BRCA1―associated breast cancers present differently from BRCA2―associated and familial cases:long―term follow―up of the Dutch MRISC Screening Study. J Clin Oncol. 2010;28(36):5265―73. [PMID:21079137]
10)Trop I, Lalonde L, Mayrand MH, David J, Larouche N, Provencher D. Multimodality breast cancer screening in women with a familial or genetic predisposition. Curr Oncol. 2010;17(3):28―36. [PMID:20567624]
11)Kuhl C, Weigel S, Schrading S, Arand B, Bieling H, Konig R, et al. Prospective multicenter cohort study to refine management recommendations for women at elevated familial risk of breast cancer:the EVA trial. J Clin Oncol. 2010;28(9):1450―7. [PMID:20177029]
12)Phi XA, Saadatmand S, De Bock GH, Warner E, Sardanelli F, Leach MO, et al. Contribution of mammography to MRI screening in BRCA mutation carriers by BRCA status and age:individual patient data meta―analysis. Br J Cancer. 2016;114(6):631―7. [PMID:26908327]
13)Tsushima Y, Ishiguchi T, Murakami T, Hayashi H, Hayakawa K, Fukuda K, et al. Safe use of iodinated and gadolinium―based contrast media in current practice in Japan:a questionnaire survey. Jpn J Radiol. 2016;34(2):130―9. [PMID:26662468]
14)Kanda T, Ishii K, Kawaguchi H, Kitajima K, Takenaka D. High signal intensity in the dentate nucleus and globus pallidus on unenhanced T1―weighted MR images:relationship with increasing cumulative dose of a gadolinium―based contrast material. Radiology. 2014;270(3):834―41. [PMID:24475844]