乳癌の5~10%は遺伝性,すなわち乳癌の発症に関係する遺伝子の生殖細胞系列変異(germline mutation)を有していると考えられている。癌の二次予防の観点から,遺伝的な乳癌発症リスクを評価し,リスクが高い人に対して早期の医療介入を実施して,生命予後を改善することができればその意義は大きい。欧米では,乳癌既発症者を対象に遺伝性乳癌の可能性を評価し,遺伝学的検査や遺伝カウンセリングを実施している。遺伝的要因が存在する可能性が高いと評価された場合には,それに基づいて,家系内の既発症者および未発症高リスク者を対象とした検診サーベイランス,リスク低減手術,薬物による化学予防などを行うことが標準医療となりつつある。日本では,2020年4月の診療報酬改定でようやくBRCA1/2遺伝子検査の一部(診療報酬点数上D006-18, および遺伝カウンセリング加算D026)、また一定の条件下でのBRCA変異保持者のフォローアップ検査としての造影MRI検査、さらにリスク低減乳房切除術(診療報酬点数上K475(対側の)乳房切除術)およびリスク低減卵管卵巣摘出術(同、K888子宮附属器腫瘍摘出術)が保険収載され、医療関係者の間でもようやく遺伝性乳癌卵巣癌症候群(hereditary breast and ovarian cancer;HBOC)に関する認識が普及してきた1)。そして日本の乳癌患者の中にもBRCA1あるいはBRCA2に変異を有する遺伝性乳癌患者が少なくないことが明らかになってきた2)。
わが国でも家族性乳癌への臨床的な取り組みが行われており、関心は決して低いものではなく,HBOCの原因遺伝子が同定される以前から、わが国でも家族性乳癌への臨床的な取り組みが行われており。独自の臨床診断基準を設けてその臨床病理学的特徴が検討されてきた。野水らの家族性乳癌の定義3)(表1)を満たす症例は,乳癌症例の約2.0%であることが報告されている。
1994~95年に,BRCA1,BRCA2と原因遺伝子が相次いで同定され,特に欧米においてHBOCの臨床的特徴や自然史が急速に解明された。一方,わが国のHBOCの臨床研究は極めて少なく,現在に至るまで十分なデータが得られていない状況であり,わが国のHBOCの遺伝カウンセリング時に提供する情報(平均発症年齢,浸透率,乳癌・卵巣癌の生命予後など)は,ほとんどが欧米での研究成果に基づいている。わが国でもようやくBRCA遺伝学的検査※の受検者の全国登録が始まり,わが国のBRCA変異保持者の臨床的および遺伝学的特徴が明らかになることが期待される。
※生殖細胞系列の遺伝子検査を遺伝学的検査ともいう。HBOCを診断するためのBRCA1およびBRCA2の遺伝子検査を以後,BRCA遺伝学的検査と呼ぶ。
遺伝カウンセリングとは,一般に遺伝性疾患に対する情報の提供と心理社会的支援を行うことを総称している。わが国の遺伝診療における遺伝カウンセリングは医療行為と捉えられており,診療科の医師あるいは遺伝カウンセリング担当の医師が中心に遺伝カウンセリングを行っている施設が多い。一方,米国では専門職である遺伝カウンセラーが主体となって遺伝カウンセリングを行い,医師は専ら診断・治療を担当しており,それぞれの役割分担が明確である。近年,わが国でも日本遺伝カウンセリング学会と日本人類遺伝学会の共同認定による認定遺伝カウンセラー制度が発足し,認定を受けた遺伝カウンセラーが徐々に診療の現場に参画するようになった(2020年4月現在267人)。しかしながら,まだわが国の癌の遺伝カウンセリングの歴史は浅く,本格的に取り組まれるようになったのは1990年代の後半からである。
当初のがん領域の遺伝カウンセリングは、有志が自発的に関連セミナーで臨床遺伝について学びながら診療科の一部として遺伝外来を行っていた。2016年4月の診療報酬改定で、網膜芽細胞腫(RB1遺伝子)および甲状腺髄様癌(RET遺伝子)の遺伝学的検査およびこれに伴う遺伝カウンセリング加算が最初に算定された。その後、PARP阻害薬のコンパニオン診断として2018年6月にBRCA遺伝学的検査が保険収載された。さらに卵巣癌の治療でもBRCA遺伝学的検査が行われるようになっている。
しかし、癌未発症の血縁者を対象としたBRCA遺伝学的検査および未発症BRCA変異保持者のフォローアップ検査やリスク低減手術は自費診療のままである。以下の記述は,米国での遺伝カウンセリングや欧米でのデータを参考に,わが国の医療制度の枠内で実施できる遺伝子医療における提案である。
各医療施設でHBOCの遺伝医療を実施する場合に,考慮すべき点を以下に挙げる。
1)診療科スタッフの遺伝医療に対する認識の普及
HBOC診断目的でのBRCA遺伝学的検査が保険収載されたことに伴い、診療科でHBOCの診断のためにBRCA遺伝学的検査を実施することが多くなってきた。どのような患者にBRCA遺伝学的検査を考慮するかは「遺伝性乳癌卵巣癌症候群(HBOC)診療の手引き2017年版」の改訂CQ1を参照する4)。すなわち、乳癌患者では、45歳以下の乳癌発症、60 歳以下のトリプルネガティブ乳癌発症、2 個以上の原発性乳癌発症、第 3 度近親者内に乳癌または卵巣癌発症者が1名以上いる、男性乳癌、が対象となる(#1)。 また、原則として乳癌診療に関わるすべてのスタッフがHBOCの基本事項について認識しておくことが望まれる。実際に遺伝医療を担当するのが乳腺科の一部の医師であるとしても,その他のスタッフも遺伝情報の取り扱いなども含めた遺伝医療の基本的な知識を共有している必要がある。
2)遺伝カウンセリング担当スタッフ
医師および他の医療専門職者でチームをつくって担当することが望ましい。医師は乳腺科,婦人科などの診療科の医師が担当することが想定される。遺伝カウンセリング部門があれば専任の医師が担当する。診療科の医師はサブスペシャリティとしてHBOCと関わることになるが,臨床遺伝学や腫瘍遺伝学の基本的な知識を有している必要がある。関連学会が開催しているセミナーなど※に参加して遺伝性腫瘍の基本およびアップデート情報は理解しておくことが望まれる。
医師以外の医療従事者としては,外来担当の看護師が兼務する状況などが考えられる。この場合も関連学会主催のセミナーなどで,遺伝性腫瘍に関する基本的な知識や患者対応の基本的なスキルを習得するべきである。将来的には,大学院の遺伝カウンセラー養成課程を修了し,学会認定を受けた認定遺伝カウンセラー ®が遺伝カウンセリングを担当することも多くなると思われる※※。
※日本遺伝性腫瘍学会の遺伝性腫瘍セミナー,日本人類遺伝学会の遺伝医学セミナー,日本遺伝カウンセリング学会の遺伝カウンセリング研修会,日本遺伝性乳癌卵巣癌総合診療制度機構(JOHBOC)のHBOC教育セミナーなどがある。全国遺伝子医療部門連絡会議のウェブサイトに「遺伝医学系統講義e―learning」も掲載されている。詳細は各学会のウェブサイトを参照(2020年10月現在)。
※※わが国の学会の遺伝関連認定制度として,臨床遺伝専門医制度,認定遺伝カウンセラー制度,遺伝性腫瘍専門医制度がある。詳細はそれぞれのウェブサイトを参照。
3)BRCA1およびBRCA2遺伝学的検査の実施体制
これまでは,BRCA1およびBRCA2遺伝学的検査は特許の関係があり,わが国で診療として実施する場合にはファルコバイオシステムズ社と契約したうえで検査を委託していた。現在では特許は失効しているが,バリアントのデータベースの充実度からいまだ多くのシェアを占めていると思われる。一方、保険収載されているのはMyriad社が提供しているBRCA1/2遺伝子検査である。保険適用として実施する場合には、施設基準があり、「遺伝カウンセリング加算の施設基準に係る届出を行っている保険医療機関で実施すること。ただし、遺伝カウンセリング加算の施設基準に係る届出を行っている保険医療機関との連携体制を有し、当該届出を行っている保険医療機関において必要なカウンセリングを実施できる体制が整備されている場合は、この限りではない。」とされており1)、自施設が施設基準を満たしていない場合には、近隣の施設基準を満たしている施設と連携してBRCA遺伝学的検査を実施する。
4)マネジメント体制
遺伝学的検査の結果,変異が認められた場合には,特に適切な医療介入が必要である。HBOCの診療では,遺伝学的検査を実施することに意義があるのではなく,その後のフォローアップ体制が機能して癌の二次予防に貢献することが、HBOC診断の大きな目的の1つである。そのために,複数の診療科が連携できるような体制を整備すること,もし自施設で難しいようであれば,クライエントの居住地などを考慮して適切な医療が受けられるようにマネジメントするのも,遺伝カウンセリングの重要な職務である。
HBOCの遺伝カウンセリングを受ける対象者に明確な基準があるわけではないが,これまでは担当医から紹介されたり,「自分の家系には乳癌の罹患者が多く,自分や娘が心配である」といって遺伝外来を訪ねるケースが多かった。ただ,潜在的なHBOC遺伝カウンセリング対象者はさらに広範にわたる。NCCNガイドラインではかつては詳しい遺伝的リスク評価を行う基準(一次拾い上げの基準)を設けて、遺伝の専門家への照会を推奨していた。若年乳癌患者や家族歴のある乳癌患者などが基本的に対象となる。ここで遺伝性腫瘍の可能性について遺伝カウンセリングの中で検討して(二次評価)、遺伝子検査を行っていた。現在のNCCNガイドラインでは、遺伝学的検査の基準(testing criteria)とともにその検査前後のカウンセリング(pre-test counselingおよびpost-test counseling)で取り扱うべき内容が示されている(表3)5)。
わが国では、HBOCに対する認識が普及しつつあるが、それでもまだ典型的な既往歴な家族歴のあるHBOCの家系の乳癌患者に適切な情報が伝わっていないことから、診療現場でのHBOCの拾い上げは依然、重要な課題である。HBOCの可能性を検討するために、初診時に既往歴、家族歴を聴取して診療録のわかりやすいスペースに記載すること、問診票などを診療科の医師,外来看護師,認定遺伝カウンセラー®がチェックすること,さらにNCCNガイドライン5)のtesting criteriaなどを参考に該当する患者に遺伝学的検査の情報を提供する。さらに当事者の意向があれば癌の遺伝外来を紹介する、といった方法が考えられる。少なくとも表1に示す野水らの定義を満たす家系の乳癌,卵巣癌患者に対して,また2ページ(#1)に該当するような乳癌患者に対して適切な情報が提供できるように配慮する必要がある。
以下,NCCNガイドライン「遺伝的要因/家族歴を有する高リスク乳癌卵巣癌症候群」5)および「遺伝性乳癌卵巣癌症候群(HBOC)診療の手引き2017年版」4)を基本におきながら,ACOG(米国産科婦人科専門医科会)の診療指針6),USPSTF(米国予防サービス医療専門委員会)の診療指針7),ESMO(欧州臨床腫瘍学会)のガイドライン8),NICE(英国国立医療技術評価機構)のガイドライン9),ASCO(米国臨床腫瘍学会)の会告、マネジメントガイドライン10)~13)なども参照して要点を紹介し,解説する。
(1)既発症者の乳癌が遺伝性である可能性を考慮すべき状況
ある患者の乳癌が遺伝性であるか否かを,臨床所見や家族歴などから特異的に判断する明確な基準は存在しない。BRCA遺伝学的検査が保険収載されたが、すべての人が対象となるわけではなく、原則としてわが国では前述(#1)のような条件をみたす乳癌または卵巣癌患者である。この基準に当てはまらない人や癌の未発症者がBRCA検査を希望する場合は、従来どおり自由診療として対応する必要がある。診療の現場では、まず検査を受ける方が保険適用の基準を満たしているかを検討する。 もし(#1)の基準を満たしていた場合、遺伝医療の経験のある診療科医師あるいは遺伝カウンセリング担当医が、BRCA遺伝学的検査のためのプレテストカウンセリングを行う(表3)。患者のBRCA遺伝学的検査を受ける意思がある場合、遺伝カウンセリング外来で遺伝医療担当医がリスク評価を行い、BRCA遺伝学的検査を行う臨床的意義を検討する。その上で、本人の遺伝子検査を受ける意思を確認してBRCA遺伝学的検査を保険診療として実施する。 いずれの場合も、BRCA遺伝学的検査で病的バリアントが認められた場合の医学的対応をシミュレーションしておくことが重要である。
乳癌患者においては,他に家族歴がなくても,状況によっては遺伝性乳癌の可能性を考慮しなければならない。家系員の数が少なかったり男性が多かったりすると,見かけ上家族歴がみられないからである。父方血縁者の家族歴聴取も重要である。また,自分は乳癌に罹患していなくても血縁者に癌罹患者が多く,遺伝外来を受診するケースも想定される。この場合には遺伝カウンセリングの専門外来などで自費診療として遺伝カウンセリング及び遺伝学的検査を行う。ただし、可能であれば、家系内で乳癌や卵巣癌の発症者がいれば癌の発症者から、また複数発症者がいれば、若年発症、多発、などHBOCが最も考慮される方から遺伝学的検査を行う方が、家系内で得られる情報は多い。すなわち、未発症の方からBRCA遺伝学的検査を行って変異が認められなかった場合、他の乳癌者はBRCA遺伝子に病的変異を持っているのに自分は共有しなかっただけなのか、そもそもその家系の乳癌発症にBRCAが関わっていなかったのか、鑑別し難いからである。
HBOC患者に適切な医療を提供するために,問診票の活用,外来や病棟での家族歴聴取,患者向け冊子・ポスターの設置,遺伝性腫瘍に焦点を当てた症例検討会など,さまざまな工夫を講じることが望まれる。
(2)BRCA以外の原因による家族性乳癌家系の可能性がある場合
BRCAの病的バリアント以外でも家族性乳癌の原因となる遺伝子変異が存在する。Li―Fraumeni症候群,Cowden症候群、神経線維腫症1型(NF1)などの病態が疑われる場合は,遺伝性腫瘍の専門家に紹介する。そこでは,患者(場合によっては未発症者)のニーズや心配な点を尋ねるとともに,家族歴や既往歴の十分な聴取を行って,対象家系の詳細な評価を行い,遺伝学的検査の選択肢を考慮すべきかどうかを判断する(評価手順はNCCNガイドライン5)参照)。
実際に乳癌診療や遺伝専門外来を実施している施設内では,それぞれの状況に合わせたHBOCの遺伝カウンセリングの診療手順を施設内で協議してルール化しておく必要がある。日本では今後急増すると予測される遺伝性腫瘍の患者・家族に対応できる遺伝医療体制がまだ十分に構築できているとはいえない。ASCOでは,癌専門医の腫瘍遺伝学教育に力を入れており,日本においても遺伝医療体制の整備とともに,癌診療に従事するすべての医師が腫瘍遺伝学に関する基礎的な知識を習得することが望まれる。さらに,遺伝性腫瘍の詳細な評価を行う専門家の育成およびこれらの専門家へ容易に紹介できるシステムの整備が急務である※。
※全国遺伝子医療部門連絡会議のウェブサイトには「遺伝子医療実施施設検索システム」があり,地域別,疾患群別に遺伝子診療部医療を実施している全国の施設を検索できる。
(3)遺伝性乳癌を考慮する場合の選択肢としての遺伝学的検査
遺伝学的検査を考慮すべきと判断された個人やその血縁者に対しては,遺伝学的検査の選択肢を提示する。ここで注意すべき点は,「遺伝学的検査の実施」を推奨しているわけではなく,「遺伝学的検査という選択肢があることの提示」を推奨していることである。
代表的な遺伝性乳癌は「遺伝性乳癌卵巣癌症候群(HBOC)」である。HBOCが疑われる場合は,その主たる原因として知られている2つの遺伝子,BRCA1,BRCA2遺伝子の変異の有無を調べる遺伝学的検査の選択肢を提示する。状況により他の遺伝性腫瘍症候群の可能性が考えられる場合は,それぞれの原因遺伝子の検査を選択肢として提示する(Li―Fraumeni症候群ではTP53遺伝子,Cowden症候群の場合はPTEN遺伝子, 神経線維腫症1型ではNF1遺伝子など)。これらの遺伝子検査は,癌細胞において変化した遺伝子の検査ではなく,先天的な遺伝子変異の有無を調べる生殖細胞系列の遺伝子変異を調べる遺伝学的検査である。
遺伝学的検査を受けるかどうかは,個人の自由意思に基づく選択である。遺伝学的検査の選択肢を提示する際には,表4の事項について話し合い,インフォームドコンセントを取得した後,検査を実施する。
最近ではBRCA遺伝学的検査のみならず、これを含む20-30以上の遺伝性腫瘍の原因遺伝子を解析する遺伝性腫瘍の多遺伝子パネル検査(multi-gene panel testing) がわが国でも普及しつつある。また、治療効果が期待できるがんゲノムプロファイル検査(クリニカルシークエンス)では、がん組織の遺伝子変異を調べているのに、生殖細胞系列変異が示唆される所見を得ることがある(2次的所見)。
【BRCA1/2遺伝子検査(Myriad社)をコンパニオン診断として実施する際の注意事項】
これまで遺伝性腫瘍の遺伝学的検査は,遺伝性腫瘍の診断を行う目的で遺伝カウンセリングの中で実施してきた。一方,遺伝性腫瘍の原因となる遺伝子は,がん抑制遺伝子あるいはDNAの修復に関わる遺伝子など発癌過程に深く関わるため,創薬のターゲットになりうる。2018年6月より,PARP阻害薬(オラパリブ)の効果予測のためにBRCA1/2遺伝子検査(Myriad社)が実施されることになった。
医薬品の効果や有害事象を投薬前に予測するために行われる臨床検査はコンパニオン診断と呼称される。これまで癌の治療薬としての分子標的薬のコンパニオン診断は,もっぱらがん組織を用いて行われてきた。これは癌の体細胞変異を調べている。一方で,BRCA1/2遺伝子検査(Myriad社)は,コンパニオン診断として分子標的薬の効果予測を行うために生殖細胞系列の遺伝子変異を調べる初めてのケースである。
生殖細胞系列の遺伝子検査を特に遺伝学的検査という。
がん組織の遺伝子変異を調べる検査と異なり,遺伝学的検査の以下のような特徴には特に注意を要する。BRCA1/2遺伝子検査(Myriad社)を行う際に,事前に説明して理解を得ておく必要がある1)2)。
1)一生涯結果は変化しない。
2)変異が見つかれば遺伝性腫瘍の確定診断となる。
3)変異が見つかれば被検者のみならず血縁者も同じ乳癌などに罹患しやすい体質を持っている可能性がある。
4)変異が見つからなければ自らの乳癌はBRCA1及びBRCA2の変異に基づいて発症した乳癌の可能性はほぼ否定されるが,遺伝的な要因を完全に否定できたわけではない。
5)結果の解釈について。すなわち病的変異が認められた,今回の解析では変異は認められなかった,の他にさらに病的意味が不明なバリアント(variant of uncertain significance: VUS)が認められる可能性(2015年の登録事業のデータではBRCA検査におけるVUSの頻度は全検査の6.5%である3))とその臨床的な意味合いについて言及する。すなわち,BRCA1/2遺伝子検査(Myriad社)は,PARP阻害薬のコンパニオン診断として実施するが,結果的には再発乳癌患者に遺伝性乳癌卵巣癌症候群(Hereditary breast and ovarian cancer: HBOC)の確定診断を行っていることに留意すべきである。
原則として,病的変異あるいは病的変異疑いと診断された場合には,遺伝医療の専門家による遺伝カウンセリングを受ける。自施設で遺伝カウンセリングを実施していない場合には,遺伝カウンセリング体制が整備されている医療機関と連携して必要時に患者が遺伝カウンセリングを受けられるようにしておく必要がある(遺伝カウンセリングの連携を文書化して医事課などに保管しておくと良いと思われる。連携確認書の例を添付する(付表)。)。
本人のその後のマネジメントはPARP阻害薬の使用により再発転移巣の治療であるが,さらに遺伝子変異の情報を血縁者に提供して血縁者の健康管理につなげられるように務めることも医学的意義がある4)。本人の同意が得られれば,血縁者も同席して専門家の遺伝カウンセリングを受けることも1つの方法である。しかし,このような遺伝子検査の結果の受け止め方や家族への影響はケースによって異なる。最終的には各人の自発的な意思により方針を決めることになるが,適切な情報を提供した上で本人にとって最善の選択ができるよう,遺伝カウンセリング担当者は支援を行う5)。
なお,病的変異が認められた症例だけではなく,VUSが認められた場合でも,遺伝学的検査の適切な理解を得るため,当事者の希望があれば専門家による遺伝カウンセリングを受診することも考えられる。
遺伝学的検査の結果で病的変異が認められた場合には,本人のPARP阻害薬の治療が開始されるだけではなく,その時点から血縁者の健康管理が始まりうることを医療者は認識する必要がある。血縁者の遺伝カウンセリングは自費診療となるが,未発症保因者診断を実施する場合はもちろんのこと,マネジメントに関する相談など,継続して関わりを持ってハイリスク者としての適切な医療介入の機会を提供できればその意義は大きいと思われる。
【がん遺伝子パネル検査における注意事項】
それぞれのがんに生じている遺伝子変異を調べることによって、適切な分子標的薬を探索するためのがん遺伝子パネル検査が2019年6月に保険収載された。2020年10月時点で、保険適用になっているのは、標準治療がない固形がん患者又は局所進行若しくは転移が認められ標準治療が終了となった固形がん患者(終了が見込まれる者を含む)である1)。
2020年10月現在、国内で保険収載されているがん遺伝子パネル検査は、OncoguideTM NCCオンコパネルシステム(シスメックス株式会社)とFoundationOne(中外製薬株式会社)である。両社とも腫瘍組織の遺伝子解析を行うが、前者ではさらに血液検体を用いて生殖細胞系列の遺伝子解析も行う。この過程で、前者はもちろんのこと、後者でも生殖細胞系列の変異が疑われる場合がある。この場合は、エキスパートパネルでの議論をもとに、被検者の遺伝カウンセリング外来受診を検討する。
これまで、遺伝医療として実施されてきたBRCA遺伝学的検査が、現在では、この他に、PARP阻害薬のコンパニオン診断として、またがん組織の遺伝子変異を調べるときにBRCAの生殖細胞系列変異が示唆され2次的な確認の検査として実施されるようになった(図1)。いずれの場合もBRCA検査が持つ意味合いや血縁者への情報提供の意義を被検者に理解していただくとともに、変異があった場合の臨床対応を検査の説明時にシミュレーションしておくことが大切である。
参考文献
1)「わが国における遺伝性乳癌卵巣癌の臨床遺伝学的特徴の解明と遺伝子情報を用いた生命予後の改善に関する研究」班.CQ2. BRCA遺伝学的検査前野遺伝カウンセリングで提供すべき情報は?遺伝性乳癌卵巣癌症候群(HBOC)診療の手引き(2017年版).金原出版,東京,2017.
2)Robson ME, Bradbury AR, Arun B, et al. American Society of Clinical Oncology Policy Statement Update: Genetic and Genomic Testing for Cancer Susceptibility. J Clin Oncol. 33: 3360-3367, 2015.
3)Arai M, Yokoyama S, Watanabe C, et al. Genetic and clinical characteristics in Japanese hereditary breast and ovarian cancer: First report after establishment of HBOC registration system in Japan. Journal of Hum Genet. 63:447-457, 2018.
4)松田一郎監修.検査結果の開示および守秘.遺伝医学における倫理的諸問題の再検討.pp53-64, 2002.
5)日本医学会.医療における遺伝学的検査・診断に関するガイドライン,2011.
(4)遺伝的に乳癌発症リスクが高いと考えられる人々に対する検診などの対策
遺伝的に乳癌発症リスクが高いと考えられる人に対しては,リスク状況に応じて適切な対策を考慮し,その情報を当人に伝え,それらの対策を実施することが推奨されている。
例えば,BRCA1,BRCA2遺伝子のいずれかに変異が存在する場合,乳癌および卵巣癌の発症リスクが一般集団より高くなり,70歳までの乳癌の発症リスクはBRCA1,BRCA2遺伝子変異をもつ場合それぞれ57%(95%CI 47-66%),49%(95%CI 40-57%),卵巣癌については同様に70歳まででBRCA1,BRCA2遺伝子変異をもつ場合それぞれ40%(95%CI 35-46%),18%(95%CI 13-23%)とされている15)。したがって,高リスクを前提とした乳がん検診スクリーニングによる二次予防をはじめ,リスク低減乳房切除術や,薬物による化学予防などが考慮される(☞検診・画像診断CQ4参照)。表4に,NCCNガイドラインが推奨するマネジメントを示す。
わが国では,これらの予防策について,2020年4月の診療報酬改定で、乳癌の既発症者を対象に、対側の乳房切除術、リスク低減のための卵管・卵巣切除術、卵巣癌の既発症者を対象に、両側の乳房切除術が保険収載された。また上記の対象者が、リスク低減のための外科手術を希望しなかった場合、MRI検査や超音波検査などのスクリーニングのためのフォローアップ検査も同様に保険適用となった。一方、未発症のBRCA変異保持者の乳癌、婦人科癌検診やリスク低減手術は保険適用とはなっていない。また、これらのリスク低減のための乳房切除術および子宮附属器摘出術を実施するための施設基準がある(臨床遺伝学の診療に係る経験を3年以上有する常勤の医師が1名以上配置されている。遺伝カウンセリング加算の施設基準に係る届出を行っている、など1))。自施設がこれらの施設基準を満たさない場合には、フォローアップ検査やリスク低減の外科手術が実施可能な近隣の医療機関と連携して、HBOC患者の診療を行うことが望まれる。遺伝的に乳癌発症リスクが高い人に対する検診スクリーニングは,侵襲の少ない予防策として欧米ではすでに推奨,実施されており,わが国においても乳癌発症高リスク者の検診スクリーニング体制の整備は急務である。また,NCCNガイドラインにおいて,RRMは個人の希望によって考慮すべき選択肢という扱いであるが,生命予後を改善することが示唆されている。また,RRSOは適切な時期に実施することが推奨されている。卵巣癌は検診による早期発見が困難であるという実情を考慮して,わが国においてもBRCA変異保持者に対してRRSOおよびRRMが実施できる体制が構築されつつある。
なお,BRCA1,BRCA2遺伝子のいずれかに変異が存在する個人が乳癌と診断された場合,乳房温存手術後の温存乳房内第2癌発症リスクや対側の乳癌の発症リスクが増大する可能性があるとして,欧米では,BRCA1,BRCA2遺伝子変異の有無は術式を決めるための情報としても利用される場合がある。NCCN乳癌ガイドライン16)では,BRCA1,BRCA2遺伝子変異が判明していたり,遺伝的素因が疑われる女性においては,放射線治療を伴う乳房温存療法は相対的禁忌としている。一方で,放射線治療を併用した温存乳房内再発の頻度はBRCA1,BRCA2遺伝子変異の有無で有意な差はないという報告も複数みられ,米国腫瘍学会等のHBOCガイドラインでは、同側残存乳房の第2癌や対側乳癌のリスクが高いことを患者に情報提供する必要はあるが、乳房温存療法はBRCA変異保持者にも安全な外科的治療の選択肢であるとしている13)。今後さらに長期にわたる経過観察後の検討が必要である(☞疫学・予防CQ6参照)。

(5)乳癌の遺伝カウンセリング(図1)
遺伝カウンセリングとは,疾患の遺伝学的関与について,その医学的影響,心理学的影響および家族への影響を人々が理解して,それを助けていくプロセスであるとされる16)。このプロセスには,① 疾患の発生および再発の可能性を評価するための家族歴および病歴の解釈,② 遺伝現象,検査,マネジメント,予防,資源,および研究についての教育,③ インフォームドチョイス(情報を得たうえでの自律的選択),およびリスクや状況への適応を促進するためのカウンセリング,などが含まれる。これは米国の遺伝カウンセラー学会の定義を踏襲している17)。多くの乳癌患者の中から遺伝性乳癌患者を拾い上げることは,本人の将来の癌発症リスクに対する対策を開始することと,癌発症リスクが高い可能性のある血縁者に対して早期にリスク評価を行い,適切なスクリーニングに導く意義がある。表5に,乳癌の遺伝性を考慮した診療の中で実施されるべき事項を示す。
乳癌の遺伝について扱う際は,通常の乳癌診療の中で,あるいは,別途面談時間を設けるなどして,十分な時間を確保し,これらの事項を実施する。また、遺伝医療部門との連携も重要である。
遺伝性腫瘍に対する遺伝カウンセリングでは,患者もしくはクライエントの遺伝的リスクを含めた医学的状況の確認,遺伝学的検査を含むリスク評価法の検討と選択肢の提示,リスクに基づく今後の健康管理法の検討と選択肢の提示,心理社会的な支援などが主治医との連携を取りつつ進められる。これらは表5にも記載した内容であり,実際の臨床現場では表5の1.から5.について,主治医や看護師によって実践されているのが現状であろう。実際,遺伝カウンセリングという言葉にこだわるよりも,これらの内容が何らかの形で医療として実施されるよう体制を整えることが最優先されるべきである。しかしながら,こうした医療は専門的な知識と時間を要する診療行為であり,多忙な乳腺外科医や現存の医療スタッフがすべてを実施することは容易でない。また遺伝医学に関する教育や研修の機会が十分に整備されていなかったわが国においては,必ずしも医師や看護師が遺伝医学的問題について十分に対応できるとは限らない。それゆえに,すでに述べてきた通り,乳癌診療に従事するすべての医療者が基本的な遺伝医学の知識を習得する研修体制を整備するとともに,遺伝カウンセリングを専門的に担当し,医師や看護師と適切な連携を取って包括的な医療の実践に貢献する医療部門の充実が強く求められており,JOHBOCでは医療機関の施設認定を行うとともに研修会を実施している。
わが国においては,臨床現場において実施される遺伝学的検査に関していくつかのガイドラインが制定されている。これらは強制力をもつものではないが,医療者が良識に基づいて遵守することを期待されているものである。過去に公開され,現在も有効なガイドライン,例えば遺伝医学関連10学会による「遺伝学的検査に関するガイドライン(2003年8月)」では,遺伝情報の特殊性とそれゆえの慎重な取り扱いの必要性,検査前後の遺伝カウンセリングの必要性を明記している。こうした方針は,被検者および血縁者の保護を最重視したゆえのものである。しかしながら,遺伝子解析技術の急速な進展や医療への応用の拡大に伴い,これらのガイドラインが求める対応が一般診療の現状と合わない部分も生じてきた。これを受けて,2011年2月に日本医学会から「医療における遺伝学的検査・診断に関するガイドライン」が公開された16)。ここでは,すでに発症している患者の診断を目的として行う遺伝学的検査の事前の説明と同意・了解の確認は原則として主治医が行い,必要に応じて遺伝カウンセリングなどの支援を受けられるように配慮することを求めている。このガイドラインにより,HBOCをはじめとする遺伝性疾患の遺伝学的検査とそれに続く診療がこれまでよりも円滑に進むことが期待される。しかしながら,このガイドラインがすべての医師に対して自由に遺伝学的検査を実施することを担保したり推奨したりするものではないことに留意すべきである。当然ながら遺伝情報の特殊性とそれに対する配慮,被検者への不利益防止の重要性はこれまでと何ら変わるものではない。したがって,このガイドラインの趣旨は,主治医が遺伝情報の特殊性を十分に理解し,かつ主治医のみならず施設において情報の取り扱いに対する安全管理措置が適切に取られているという条件を前提としたものと考えるべきである。十分な遺伝医療体制が整わない中では安易な遺伝学的検査を行わず,遺伝性腫瘍の専門家や遺伝性乳癌に対応可能な体制が整った遺伝医療部門に紹介する良識が求められる。
図1
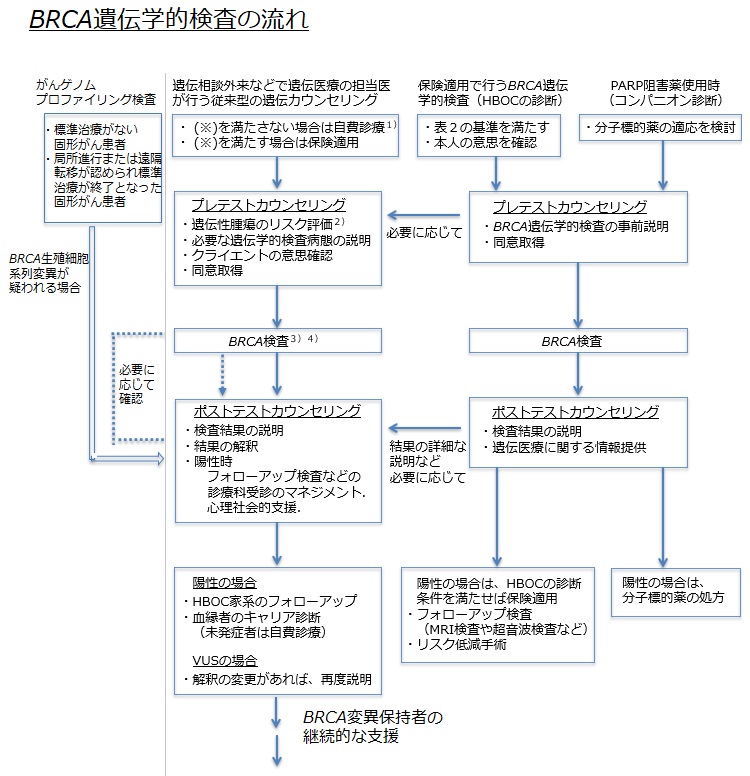
注釈
1) (※):本文2ページを参照。
2) HBOC以外にも乳癌の易罹患性に関わるCowden病、Li-Fraumeni症候群などを考慮する場合も含む。
3) 最近では、BRCA1/2遺伝子のみでなく、多数の遺伝性腫瘍の原因遺伝子を包括的に解析する多遺伝子パネル検査も普及しつつある。
保険収載されているのはBRCA1/2遺伝子のみを解析するBRACAnalysis (Myriad社)のみである。
4) HBOC以外の病態が疑われる場合は、当該原因遺伝子のターゲット遺伝子解析あるいはこれを含む多遺伝子パネル検査の実施を考慮する。
付表:BRCA1/2遺伝子検査の実施における遺伝カウンセリング体制連携確認書(例)
(6)心理社会的支援
医療のいかなる現場においても人々の心理社会的な面に対する配慮は重要である。乳癌の遺伝カウンセリングでは基本的な心理面への配慮を行いつつ,前述した遺伝性の評価と情報提供を適切に行うことが求められる。臨床心理学的視点からみると,癌や遺伝に伴う心配や不安,悩みがあることや,家族の間での意見の不一致などがみられることは自然なことであり,多くの人は,時間の経過とともに自分で気持ちを整理したり家族の問題に対応したりすることができるとされている。たとえ患者や家族が混乱したり,決断できない状況に陥ったとしても,医療者が代わりに決断するような介入をしてはならない。医療者は患者や家族を落ち着いて見守りながら,悩んだり決断できないことは普通であることを認め,安心して悩んだり不安を感じたりすることができることを保証することが重要である。そのうえで,さらなる心理社会的支援が必要と考えられた場合には,個人や家族の求めに応じて,心理カウンセリング技術に長けた心理援助専門職に紹介することが望ましい。また医療費助成などの制度に関しては,医療ソーシャルワーカーを利用できることなどの情報を提供する。HBOCの患者会が設立され,患者同士の交流の機会をもつことも一つの支援策となるかもしれない。
参考文献
1)令和2年度診療報酬改定について.厚生労働省ホームページ.https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000188411_00027.html (最終アクセス日:2020年10月20日)>中央社会保険医療協議会の議事録や会議資料等>第441回、資料
2)Momozawa Y, Iwasaki Y, Parsons MT, et al. Germline pathogenic Variant of 11 breast cancer genes in 7,051 Japanese patients and 11,241 controls. Nat Commun. 2018;9(1): 4083. [PMID30287823]
3)野水 整,土屋敦雄編.家族性乳癌.東京,篠原出版新社,1996.
4)遺伝性乳癌卵巣癌診療の手引き2017年版.日本遺伝性乳癌卵巣癌総合診療制度機構ホームページ.http://johboc.jp/guidebook2017/(最終アクセス日:2020年10月20日)
5)National Comprehensive Cancer Network. NCCN Clinical Practice Guidelines in Oncology. Genetic/familial high-risk assessment:Breast and ovarian, and pancreatic. ver1. 2020.
6)Committee on Practice Bulletins―Gynecology, Committee on Genetics, Society of Gynecologic Oncology. Practice Bulletin No 182:Hereditary breast and ovarian cancer syndrome. Obstet Gynecol. 2017;130(3):e110―26. [PMID:28832484]
7)US Preventive Services Task Force, Owens DK, Davidson KW et al. Risk Assessment, Genetic Counseling, and Genetic Testing for BRCA-Related Cancer: US Preventive Services Task Force Recommendation Statement. JAMA. 2019 Aug 20;322(7):652-665. [PMID:31714971]
8)Paluch―Shimon S, Cardoso F, Sessa C, Balmana J, Cardoso MJ, Gilbert F, et al;ESMO Guidelines Committee. Prevention and screening in BRCA mutation carriers and other breast/ovarian hereditary cancer syndromes:ESMO Clinical Practice Guidelines for cancer prevention and screening. Ann Oncol. 2016;27(suppl5):v103―10. [PMID:27664246]
9)National Institute for Health and Care Excellence. Familial breast cancer:classification, care and managing breast cancer and related risks in people with a family history of breast cancer. Clinical guideline 2013. http://nice.org.uk/guidance/cg164
10)Robson ME, Storm CD, Weitzel J, Wollins DS, Offit K;American Society of Clinical Oncology. American Society of Clinical Oncology policy statement update:genetic and genomic testing for cancer susceptibility. J Clin Oncol. 2010;28(5):893―901. [PMID:20065170]
11)American Society of Clinical Oncology. American Society of Clinical Oncology policy statement update:genetic testing for cancer susceptibility. J Clin Oncol. 2003;21(12):2397―406. [PMID:12692171]
12)Lu KH, Wood ME, Daniels M, Burke C, Ford J, Kauff ND, et al;American Society of Clinical Oncology. American Society of Clinical Oncology Expert Statement:collection and use of a cancer family history for oncology providers. J Clin Oncol. 2014;32(8):833―40. [PMID:24493721]
13). Tung NM, Boughey JC, Pierce LJ, et al. Management of hereditary breast cancer: American Society of Clinical Oncology, Americam Society of Radiation Oncology, and Society of Surgical Omcology Guidelines. J Clin Oncol. 2020 38: 2080-2106. [PMID:32243226]
14) 日本家族性腫瘍学会.家族性腫瘍における遺伝子診断の研究とこれを応用した診療に関するガイドライン2000年版.http://jsft.umin.jp/guideline.html
15)Chen S, Parmigiani G. Meta―analysis of BRCA1 and BRCA2 penetrance. J Clin Oncol. 2007;25(11):1329―33. [PMID:17416853]
16)National Comprehensive Cancer Network. NCCN Clinical Practice Guidelines in Oncology. Breast Cancer. ver4. 2020,
17)National Comprehensive Cancer Network. NCCN Clinical Practice Guidelines in Oncology. Breast Cancer Risk Reduction. ver1. 2020.
18)日本医学会.医療における遺伝学的検査・診断に関するガイドライン.2011年2月.http://jams.med.or.jp/guideline/genetics-diagnosis.pdf (最終アクセス日2020年6月28日)
19)National Society of Genetic Counselors’ Definition Task Force, Resta R, Biesecker BB, Bennett RL, Blum S, Hahn SE, et al. A new definition of Genetic Counseling:National Society of Genetic Counselors’ Task Force report. J Genet Couns. 2006;15(2):77―83. [PMID:16761103]






