1)マンモグラフィガイドラインとカテゴリー分類
マンモグラフィガイドラインは,日本で主に行われていた視触診による乳がん検診に対し,欧米においてエビデンスが確立されたマンモグラフィ検診を導入する目的で,1996年6月に日本医学放射線学会・日本放射線技術学会より刊行された。その後,2000年に対策型マンモグラフィ検診が導入され,2004年には40歳代の女性に対して2方向撮影が推奨されることとなり,マンモグラフィ検診システムの普及に伴い改変され,現在,第3版増補版が最新刊である1)。マンモグラフィガイドラインの目的は,精度管理された乳がん検診システムの構築と維持であり,日本乳がん検診精度管理中央機構(旧マンモグラフィ検診精度管理中央委員会)が担っており,マンモグラフィ検診の均てん化のための講習会などを行っている。このマンモグラフィガイドラインは装置の精度管理として「マンモグラフィシステム」,撮像法の標準化として「撮像法」,読影の均てん化として「マンモグラムの所見用語」について詳細に記載されている。しかしながら日本乳がん検診精度管理中央機構においても,実際の乳がん検診プロセス指標(精検受診率や要精査率,乳癌発見率など)を把握するシステムの構築やその管理をしているわけではなく,実際には国際標準的な乳がん検診の精度管理を行っていないのが現状である。
マンモグラムの所見用語が最も重要な項目であるが,基本的には後述するBI‒RADSの用語をベースにして作成されている。特に最終的に報告されるカテゴリー判定の均てん化が重要である1)。日本のカテゴリー分類は悪性の確信度を示しており,カテゴリー1から5に分類される。日本のマンモグラフィガイドラインのカテゴリーは検診カテゴリーとして使用することを想定している。定義は以下の通りである。
カテゴリー1:異常なし
カテゴリー2:明らかに良性と診断できる所見がある
カテゴリー3:良性,しかし悪性を否定できず(3―1と3―2の2つに区別される)
3―1:ほぼ良性。良性の可能性が高く,悪性の可能性は極めて低い
3―2:良性の可能性が高いが,悪性も否定できない。
カテゴリー4:悪性疑い。悪性の可能性が高く,良性の可能性もあり細胞診,生検が推奨される
カテゴリー5:悪性。ほぼ乳癌と考えられる
日本の乳がんマンモグラフィ検診における要精査基準はカテゴリー3以上である。これは日本の検診システムに適合するように作成されたものであるが,実際の検診現場では,強く良性を疑う画像でもわずかな悪性の可能性が否定できない症例や判断の難しい症例,経験数豊富な読影者ではカテゴリー2となる症例が,自信がない読影者によってカテゴリー3とされてしまう場合もあり,十分な読影能力の均てん化がなされなければ,不必要な要精査症例が多数含まれる懸念がある。さらに,その結果として精密検査施設で経過観察を続けることとなり,乳腺外来の患者数の増大を招くことも考えられる。今後,検診受診率の増加とともに検診カテゴリー3の症例が増加することが予想され,そのフォローアップ施設整備の必要性が出てくる可能性もある。
2)BI―RADSとカテゴリー分類
BI‒RADSはACR(American College of Radiology)により乳房画像診断の用語などの標準化と精度管理を目的に1993年にマンモグラフィのガイドラインとして発刊された。その後,この精度管理方式は米国政府公式のガイドラインとして広まるとともに,国際的な学術誌において標準的な撮影,読影方法として扱われ,乳房画像診断のバイブルとなっている。BI‒RADS側も国際的な認知を理解しており,その後のバージョンアップにおいて,米国だけでなく世界各国で利用できるように,カスタマイズが可能なシステム作りに取り組んでいる。最新バージョンの第5版2)はマンモグラフィ,超音波,MRIを統一的に扱うことで,乳房画像診断の総合的なガイドラインを目指して2013年に改訂された。国際的普及と認知を進めるため,すでに中国語,スペイン語など,使用人口と公用語面積の広い言語に翻訳済みであり,マンモグラフィをはじめとする乳房画像診断の国際基準となっている。日本語版は日本乳癌検診学会,日本乳癌学会,日本医学放射線学会を中心にACR BI‒RADS翻訳中央委員会が組織され,2016年7月に「ACR BI‒RADSアトラス」3)として刊行された。
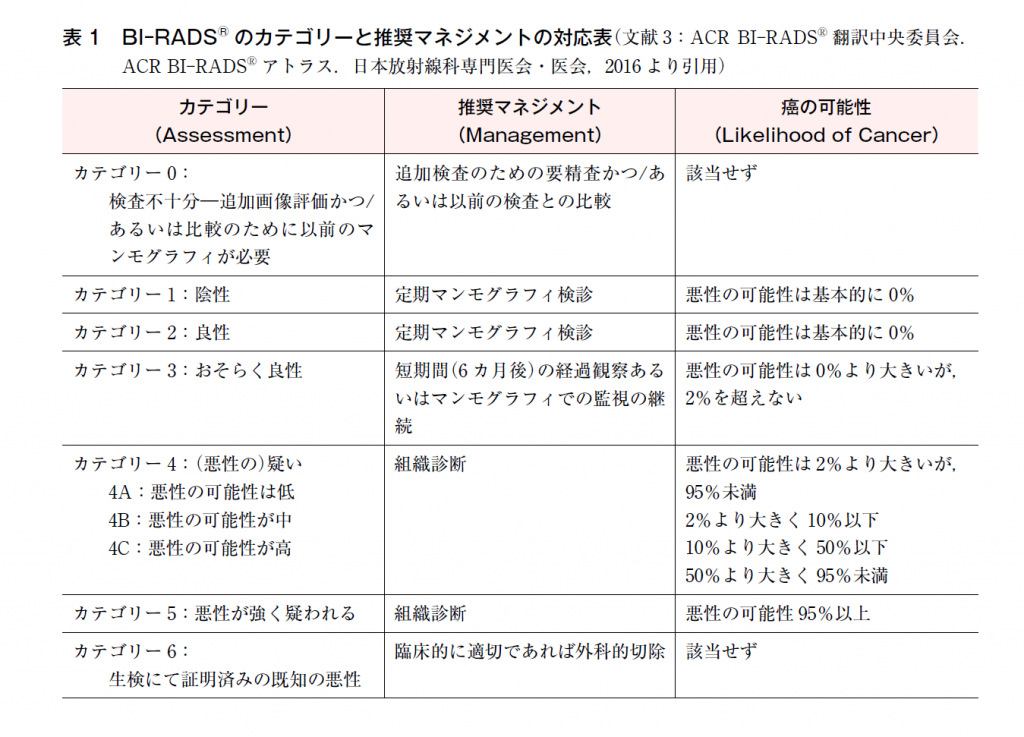
前述したように日本のマンモグラフィガイドラインはBI‒RADSを参考にして作成されたため,用語の多くは類似している。しかし,カテゴリーの定義とその判定に対するマネジメントがかなり異なる。BI‒RADSではAssessment Categoryとして,0,1,2,3,4,5,6が定義されており,推奨マネジメントの対応表が掲載されているので,日本語版の「ACR BI‒RADSアトラス」からカテゴリーとマネジメントの対応表を引用して解説する(表1)。
カテゴリー0(検診のみ用いられる):検査不十分 ⇒ 明らかに正常と判定できるカテゴリー1ではないため,追加の画像検査(スポット,トモシンセシス,超音波など)か,以前のマンモグラフィとの比較を必要とする状況
カテゴリー1:陰性,正常の検査結果 ⇒ 定期的マンモグラフィ推奨
カテゴリー2:良性,カテゴリー1と同様に正常の検査結果であるが,良性の所見の記載を求める ⇒ 定期的マンモグラフィ推奨
カテゴリー3:おそらく良性(悪性確率2%以下) ⇒ 短期間(6カ月)の経過観察推奨
カテゴリー4:悪性の疑い ⇒ 組織診断が必要
4―1:悪性の疑い低(悪性確率2~10%)
4―2:悪性の疑い中(悪性確率10~50%)
4―3:悪性の疑い高(悪性確率50~95%)
カテゴリー5:悪性が強く疑われる ⇒ 組織診断,悪性の疑い>95%
カテゴリー6:生検にて証明済みの既知の悪性(生検後,摘出術前のマンモグラフィ)
3)マンモグラフィガイドラインとBI―RADSのカテゴリー分類の違いと問題点
日本のマンモグラフィガイドラインのカテゴリーは検診カテゴリーとして使用することを想定しており,精密検査施設での精検乳房画像診断の最終判定カテゴリーとしては使用できない。日本のマンモグラフィガイドラインのカテゴリーは検診マンモグラムの悪性確信度を0から5で判定し,3以上を要精査とするが,BI‒RADSカテゴリーでは,検診カテゴリーとして0,1,2を使用し,基本的に要精検の検診マンモグラムは0と判定する。つまり,カテゴリー0は検査不十分であり,検診マンモグラムでは完結しないので,圧迫スポット撮影などのマンモグラフィ撮影や乳房超音波検査を施行して,それらの精検乳房画像診断後に最終判定カテゴリーとして3,4,5を判定する。そして,対応する推奨マネジメント(表1)を実行する決まりである。BI‒RADSは最終判定カテゴリーとその推奨マネジメントの一致を遵守することをマンモグラフィ検診の精度管理と医療の質の保証の観点から強く要求している。ちなみにBI‒RADSカテゴリー1,2は,検診マンモグラムのみで判定できる最終判定カテゴリーである。
日本のマンモグラフィガイドラインはBI‒RADSを参考にして作成されたため,用語の多くや,カテゴリー分類などはBI‒RADSと類似しているが,検診カテゴリーとしてのみ使用することを想定しているのでその判定に対応する推奨マネジメントの概念は基本的に存在しない。よって,前述したようにマンモグラフィガイドラインとBI‒RADSでは特にカテゴリー3の意味が大きく異なっていることに注意が必要である。具体的には,日本のマンモグラフィガイドラインのカテゴリー3は,「良性を第一に考えるが,悪性も否定できないので,要精査とし,精密検査を受けていただく」というマネジメント(検診施設から精密検査施設への受診が必要:要精査)である。しかし,BI‒RADSのカテゴリー3は,精検乳房画像診断後の最終判定カテゴリーとしてのカテゴリー3であるので「おそらく良性(悪性確率2%以下) ⇒ 短期間(6カ月)の経過観察」というマネジメントが推奨される。よって,BI‒RADSカテゴリー3で生検を実施すると不当な医療,過剰侵襲とされ,保険削減や医療訴訟となる可能性がある。BI‒RADSを作成した米国では,同一施設(ブレストセンター)で検診と精査を行うことが一般的であり,短期間の経過観察を容易とする医療システムが構築されている。しかし,日本では検診施設と精密検査施設が異なることが一般的であり,検診施設では医療レベル的に経過観察を実施することが困難で,精密検査施設である乳腺専門病院では乳癌患者への診療で手一杯となり,乳がん検診要精査者に対する経過観察への対応が課題となっている。
日本のマンモグラフィガイドラインのカテゴリーは検診カテゴリーであり,精検乳房画像診断後の最終判定カテゴリーでないことを理解して,国際学会での発表や海外論文投稿をする際にはこのことを十分に留意して使用することも必要である。
日本の乳がん検診の均てん化と乳腺外来診療の質の向上には,乳がん検診カテゴリー(検診カテゴリーのマネジメントは要精検か精査不要の2つ:検診最終判定カテゴリー3以上が要精検)と精検乳房画像診断最終判定カテゴリー〔カテゴリー1,2は定期乳がん検診へ戻る,カテゴリー3は短期間(6カ月後)の経過観察(マンモグラフィなどの画像監視の継続),カテゴリー4,5は組織(細胞)診断〕を区別する考え方の普及が重要であり急務である4)5)。
参考文献
1)日本医学放射線学会,日本放射線技術学会編.マンモグラフィガイドライン.第3版.増補版.東京,医学書院,2014.
2)Breast imaging reporting and data system(BI―RADS®)atlas. 5th ed. Reston, VA, American College Of Radiology, 2013. https://www.acr.org/Clinical-Resources/Reporting-and-Data-Systems/Bi-Rads
3)ACR BI―RADS®翻訳中央委員会.ACR BI―RADS®アトラス.東京,日本放射線科専門医会・医会,2016.
4)植松孝悦,岩瀬拓士,大貫幸二,笠原善郎,鯉淵幸生,鈴木昭彦,他.画像診断医,病理医の立場からみた検診のジレンマ‒日本の乳がん検診マンモグラフィカテゴリーに対するマネジメントの実情.日本乳癌検診学会誌.2017;26(2):129‒37.
5) 植松孝悦,岩瀬拓士,大貫幸二,笠原善郎,鯉淵幸生,鈴木昭彦,他;日本乳癌学会検診関連委員会.日本の乳がん検診マンモグラフィカテゴリーに対するマネジメントの実態調査.乳癌の臨床.2016;31(5):465‒79.