A.①初期治療における抗がん薬治療は,再発率・死亡率を低下させるために行います。
②遠隔転移治療における抗がん薬治療は,延命効果を得たり,症状を緩和することでQOL(生活の質)を向上させるために行います。
解説
抗がん薬治療を行う目的
乳がんの広がりに応じて抗がん薬は,①術前化学療法,②術後化学療法,③遠隔転移に対する化学療法の3つの場合に用いられます。術前化学療法についてはQ20を参照してください。
非浸潤(ひしんじゅん)がんのように乳がんが乳管内にとどまっている場合には,ほとんどが手術や放射線療法などの局所治療だけで治癒します。しかし浸潤がんの場合,発見された時点で血液やリンパの流れに乗って他の場所に転移している可能性があります(☞Q30参照)。手術の際に画像検査でみつからないような小さな転移を微小転移といいます。微小転移が数カ月~数年かけて大きくなると,乳がんが再発したと診断されます(☞Q40, 41参照)。
術後に抗がん薬治療を行う目的は,どこかに潜んでいる可能性のある微小転移を根絶させることです。一方,他の臓器に転移している場合や,再発した場合には,がん細胞を完全に根絶させることは困難ですので,進行を抑えることで延命効果を得たり,症状を和らげる目的で抗がん薬を用います。
抗がん薬は全身の正常細胞にも影響を与え,吐き気,脱毛,白血球減少など,さまざまな副作用を起こす可能性があります。副作用の出方や程度は薬剤によって異なり,個人差もあります(☞Q48参照)。よって,抗がん薬治療はその目的と副作用のバランスを考慮しながら行うことが大切になります。
術後化学療法の選び方
手術後の抗がん薬治療によって再発率,死亡率が低下します。術後治療では抗がん薬を1種類ではなく,何種類かを同時に使用することで,効果が最大になることが臨床研究で明らかになっています。アンスラサイクリン系薬剤を含むAC療法(ドキソルビシン+シクロホスファミド)やFEC療法(フルオロウラシル+エピルビシン+シクロホスファミド)などは再発抑制効果が確認されている標準治療の一つですが,これらにタキサン系薬剤(パクリタキセルまたはドセタキセル)を追加することによりさらに再発予防効果が上乗せされます。また,TC療法(ドセタキセル+シクロホスファミド)もよく使用されています。
術後に抗がん薬治療を行うかどうかは,乳がんの性質と再発リスクによって決定されます(☞Q38参照)。ほとんどのHER2(ハーツー)陽性乳がんやトリプルネガティブ乳がんに対しては抗がん薬治療を行います。一方,ホルモン受容体陽性乳がんは抗がん薬治療の効果があまり高くありませんが,ホルモン療法の効果は期待できるため,例えば 表1,2 のような指標をもとに抗がん薬を追加するかどうかを決めていきます。
表1 エストロゲン受容体陽性HER2陰性乳がんに対する化学療法の追加指標
| 化学療法追加を より考える指標 |
ホルモン療法単独を より考える指標 |
||
| グレード | 3 | 2 | 1 |
| 増殖指数(Ki67) | 高い | 中程度 | 低い |
| ER,PgR陽性割合 | 低い | 高い | |
| 腋窩リンパ節転移 | 4個以上 | 1~3個 | なし |
| 腫瘍周囲脈管侵襲 | 広範 | なし | |
| 病理学的浸潤径 | >5cm | 2.1~5.0cm | ≦2cm |
| 患者さんの意向 | できる治療を すべて受けたい |
化学療法の副作用は 避けたい |
ER:エストロゲン受容体,PgR:プロゲステロン受容体(ザンクトガレンコンセンサス会議より引用)
表2 エストロゲン受容体陽性HER2陰性乳がんに対する多遺伝子アッセイの意義
| 化学療法追加必要 | ホルモン療法単独 | ||
| 多遺伝子アッセイ
(Oncotype DXやMammaPrint) |
高スコア | 中間スコア | 低スコア |
遠隔転移に対する抗がん薬治療の選び方
肺や肝臓,骨に転移した乳がんは,「肺がん」や「肝臓がん」ではなく,乳がんの「肺転移」「肝転移」なので,乳がんに効果のある抗がん薬を使用します(肺がんや肝臓がんに対しては,乳がんとは別の薬剤が使用されます)。抗がん薬によって,進行を抑えることで延命効果を得ることができます(☞Q47参照)。がんが全身に広がり転移すると,がんの進行によってさまざまな症状(痛み,咳(せき),呼吸困難,食欲低下,倦怠感など)が出現します。抗がん薬の効果が得られれば,がんは縮小し,がんの進行を抑えることで,さまざまな症状を軽減させることができます。これによって,QOL(生活の質)の改善が期待できます。遠隔転移の治療では基本的に1種類の抗がん薬をできるだけ副作用が出ないように使用していきます。病状が進行したり副作用でQOLが低下したりする場合には,他の抗がん薬への変更もしくは抗がん薬の中止を検討します。病状の進行が早い場合や命を脅かす転移がある場合には,何種類かの薬を同時に使用して,より効果的な治療法を選択します(☞Q41参照)。HER2陽性の乳がんに対しては,抗HER2薬と抗がん薬を組み合わせた治療を行います(☞Q50参照)。
骨転移がある場合には,ゾレドロン酸(商品名 ゾメタ)などのビスホスホネート製剤やデノスマブ(商品名 ランマーク)をホルモン療法薬または抗がん薬と同時に用いることによって,骨転移に伴う痛みや骨折などの頻度を減少させ,症状の進行を遅らせることができます。
新しい薬や治療法も次々と開発されています。その効果や副作用を調べることを目的とした臨床試験や治験に参加されてもよいでしょう(☞Q12参照)。
抗がん薬の投与方法
抗がん薬治療で使う薬は,飲み薬と点滴に分かれます。点滴による治療では腕などの静脈に注射針を刺して薬を投与します。点滴回数は,初期治療の手術前や後の場合には4~30回,遠隔転移の場合には,より長期間にわたり点滴が必要になることがあります。
抗がん薬の投与を腕の静脈から何度か行っていくうちに,血管が傷つき,血管に針が入りにくくなることがあります。アンスラサイクリン系の抗がん薬やビノレルビンなどといった抗がん薬は血管の炎症を起こしやすく,血管が固くなったり,痛みを起こしたり,血管が詰まったりすることがあります。血管に針が入りにくくなると抗がん薬の血管外漏出(ろうしゅつ)(血管から漏(も)れてしまうこと)の危険性が高まってきます(血管炎 ☞Q48参照)。
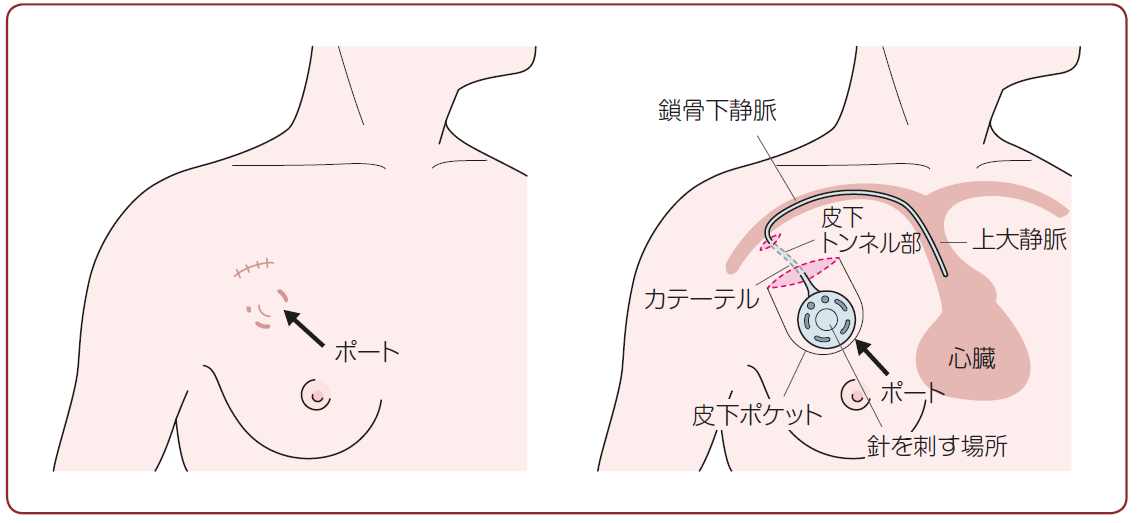
これらを防ぐために鎖骨付近や上腕や頸部などからチューブ(カテーテル)を心臓近くの静脈に入れて,チューブ先端の薬の注入口を皮下に埋め込む方法があります(図1) 。このカテーテルと薬の注入口本体をポートといい,ポートを埋め込む手術には局所麻酔で約30分~1時間程度の時間がかかります。
ポートを使用するメリットとしては,簡単・確実に針を刺すことができること,点滴する薬剤による血管炎を起こさないこと,血管外漏出の危険性が少ないこと,検査の際の採血や造影剤の注射も可能となることなどが挙げられます。デメリットとしては,カテーテルを挿入する際に小さな手術が必要で,針が動脈に当たって出血したり,まれに肺に当たって肺がしぼんだり,挿入部が感染したりすることがあります。その際は適切な処置を行います。また,体内でカテーテルが破損したり,ポートが感染を起こしたり,ポートが詰まったりすることもまれにあり,ポートの入れ替えが必要になることもあります。適切な管理によって,これらのトラブルはある程度防ぐことができます。
図1 皮下埋め込みポートの例(鎖骨下静脈から入れた場合)