A
乳がん検診は,乳がんによる死亡率の低減を目的として行われています。40歳から定期的にマンモグラフィによる乳がん検診(検診マンモグラフィ)を受けることが勧められますが,検診には利益と不利益があり,また,乳がんを100%発見できる検診方法はありません。ご自身が検診の効果と限界を理解して,乳がん検診を受けることが重要です。
日常生活においては,日頃から自分の乳房に関心を向ける生活習慣「ブレスト・アウェアネス」の実践を心がけることが推奨されています。
解説
乳がん検診の利益(メリット)と不利益(デメリット)
乳がん検診の利益(メリット)である乳がん死亡率減少効果の科学的根拠が証明されているのはマンモグラフィ検診のみであり,対策型乳がん検診(住民検診)はマンモグラフィで行うことが原則です。不利益(デメリット)としては,偽陰性,偽陽性,過剰診断などが挙げられます。偽陰性とは,乳がんがあるにもかかわらず,検査で「異常なし」と判定されることです。しかし,どんなに優れた検査でも100%乳がんを発見できるわけではありません。マンモグラフィや乳房超音波検査,乳房MRIで発見できない乳がんもあります。偽陽性とは,乳がんがないにもかかわらず,検査で「精密検査が必要」と判定されることです。偽陽性の場合は,結果的に不必要な精密検査を受けることで,費用が増えたり,時間がかかったり,からだに負担をかけてしまうことになります。また,精密検査やその検査結果が判定されるまでの間に,不安などの心理的負担を受けることも不利益の一つと考えられます。過剰診断とは,その人の命を奪わない成長の極めて遅いがんまで乳がん検診でみつけてしまうことです。このようながんは,生涯症状が現れず命に影響しない可能性もあります。むしろ,みつけてしまうことで結果的に不要な治療を受けることとなり,受診者や国の医療財政に無駄な負担を与えることになるかもしれません。乳がん検診には上記のような利益と不利益がありますが,対策型検診(住民検診)として乳がん検診が行われているのは,集団としての利益が不利益を上回ることが確実だからです。検診マンモグラフィを実施している医療機関や行政は,検診マンモグラフィに関する利益と不利益を受診者に説明することが求められています。そして,受診者も,乳がん検診を受ける際には,利益ばかりではなく不利益もあることを十分に理解して検診マンモグラフィを受けることが重要です。
検診マンモグラフィ
乳がん検診の目的は乳がんで亡くなる人を減らすこと(死亡率減少効果)ですが,現在,この乳がん死亡率減少効果が明らかな検査方法は,検診マンモグラフィだけです。日本人女性の乳がんの好発年齢が45~49歳と60~64歳ですので,日本では40歳以上の女性に対して検診マンモグラフィが推奨されています。乳がん検診は,国の政策として税金を投入して市町村が提供する「対策型乳がん検診(住民検診)」と,それ以外の個人の価値観と自己責任で自費で受診する「任意型乳がん検診(人間ドック,職域検診など)」に大別されます 表1 。
表1 対策型乳がん検診と任意型乳がん検診の違い
| 対策型乳がん検診 (住民検診) | 任意型乳がん検診(人間ドック,職域検診など) | |
| 目的 | 国民全体の乳がん死亡リスクを下げる | 個人の乳がん死亡リスクを下げる |
| 概要 | 公共的な医療サービス | 医療機関や職場などが任意で提供する医療サービス |
| 検診対象者 | 定められた年齢の住民で基本的には40歳以上の女性 | 乳がん検診を希望する女性で基本的に年齢は問わない |
| 検診費用 | 税金 (一部自己負担の場合もある) | 全額自己負担 (職域検診では職場が一部負担) |
| 利益と不利益のバランス | 国民全体にとっての利益が不利益を上回ることで判断する | 個人のレベルで判断する |
高濃度乳房
高濃度乳房は,乳房の構成(乳房内の乳腺と脂肪の割合) 図1 を表す言葉であり,病気ではありません。高濃度乳房の場合は,そうでない場合と比べると,乳がんがあってもマンモグラフィで発見されにくくなりますが,乳がんがまったく検出できないということではありません。また,現在のところ,高濃度乳房の方に強く勧められる追加検査はありません。高濃度乳房と乳がん発症リスクに関しては,日本人を対象としたデータはごく限られたものしかありません。欧米のデータによると,高濃度乳房の人は脂肪性乳房の人と比べると乳がんになる可能性がわずかに高くなると報告されていますが,ほかの乳がん発症リスク(家族や血縁者に乳がんの方がいる場合など)との相乗作用が問題であり,高濃度乳房であることのみで心配する必要はありません。高濃度乳房であるかどうかにかかわらず,定期的にご自身の乳房の変化を確認すること(ブレスト・アウェアネス)や,定期的に検診を受けること,そして,何か症状があれば,たとえ検診マンモグラフィで「異常なし」と判定されていても放置せず,できるだけ早く医療機関を受診することが大切です。

図1 乳房の構成の種類(脂肪性乳房~極めて高濃度乳房)
乳がん検診と年齢
乳がん検診が推奨されるのは40歳以降の年代であり,39歳以下の女性には推奨されません。その理由としては,死亡率低減の有効性が証明された検診方法がないことや,40歳以降と比較して乳がんの罹患率が低く,検診による不利益(偽陰性,偽陽性)が大きいことが挙げられます。もちろん個人として任意型の検診を受けることは許容されますが,利益と不利益とのバランスを十分理解して受診してください。
39歳以下でも,乳房のしこりや変形など乳房の変化に気づいたときは乳がんの可能性があるため,医療機関への受診が遅れてしまうことがないように気をつけてください。最近では,次項で紹介する「ブレスト・アウェアネス」を健康教育の一環として普及させることで,乳がん検診対象年齢以下の若年性乳がんの早期発見や,高濃度乳房に代表される乳がん検診の偽陰性対策となることが期待されています。
ブレスト・アウェアネス
自分の乳房の状態に日頃から関心をもち,乳房を意識して生活することを「ブレスト・アウェアネス」といい,これは乳がんの早期発見・診断・治療につながる,女性にとって非常に重要な生活習慣です。「ブレスト・アウェアネス」を身につけるために,以下の4つの項目を実践しましょう 図2 。
①自分の乳房の状態を知るために,日頃から自分の乳房を,見て,触って,感じる(乳房のセルフチェック)
②気をつけなければいけない乳房の変化を知る(しこりや血性の乳頭分泌など)
③上記②の乳房の変化を自覚したら,なるべく早く医療機関を受診する
④40歳になったら定期的に乳がん検診を受ける
入浴やシャワー,着替えのときなどに,気軽に自身の乳房の状態をセルフチェックしましょう。「ブレスト・アウェアネス」を心がけることで,自分の乳房に対する関心や意識が高まります。気をつけるべき乳房の変化としては,腫瘤(しこり),血性乳頭分泌(乳頭から茶色や赤色の分泌物が出る),乳頭乳輪部のびらん(ただれ),皮膚陥凹などに注意が必要です。そして変化があった場合にはすぐに医療機関を受診するなどの適切な行動をとることが重要です。また,乳房の変化を意識することで,乳がん検診を定期的に受ける動機付けになります。しかし,セルフチェックさえしていれば検診を受けなくてもよいというものではありません。日頃から自分の乳房に関心をもち,40歳以降では定期的な検診を受けることが重要です。特に,乳がん検診で精密検査の必要がないと判定された場合でも,しこりや血性の乳頭分泌など乳房の変化に気づいた場合には,放置せずに速やかに医療機関を受診することが重要です。
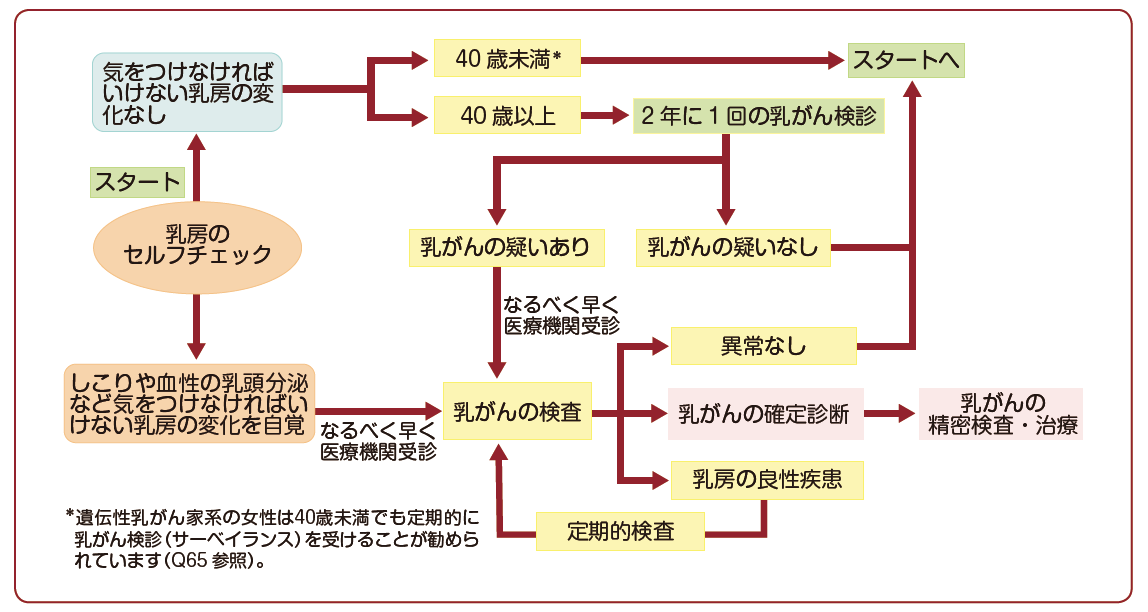
図2 乳がんの早期発見・診断・治療につながるブレスト・アウェアネスの考え方
ブレスト・アウェアネスと自己触診の違い
医療機関で行われる乳がん検診との対比として,個人で行う乳房チェックは「自己触診」として指導されてきました。自己触診はしこりを探す,診察する,診断するといった「検診行為」として位置付けられますが,医療機関の指導では,乳房の触り方やしこりの性状の理解など,技術や知識の習得が主体となるため,正確性や継続性に疑問があるとされています。これに対してブレスト・アウェアネスは,セルフチェックの方法には縛られずに日頃の乳房の状態を知る,意識することに重点を置く考え方で,乳がんの所見を知らなくても医療機関への受診行動につなぐことができる習慣を目的としています。