FRQ8 乳房全切除後の対側乳房や,乳房部分切除術後の温存乳房に,超音波検査や造影乳房MRIを定期的に行うか?
背 景
乳癌既往歴のある女性は,二次乳癌(同側および対側乳癌)の発症リスクとなり1),遠隔転移率と乳癌死亡率の増加に関連していると報告がある2)3)。局所再発の早期発見は,長期生存を改善することも示されている4)。浸潤性乳癌術後患者は10年間で10~22%に同側再発がある5)とされ,対側乳房の乳癌も10%程度発生することが知られている。このため,定期的な同側,対側乳房の画像診断検査が経験的に行われているが,施設ごとに検査方法や期間の差異が大きい。術後の同側,対側乳房の検査には,マンモグラフィ,超音波検査,造影乳房MRI等が行われており,これらの有効性を検討することにしたが,画像診断モダリティは常に進歩しているため,今回,近年の報告に限定して検索し,乳癌術後の同側,対側乳房の画像診断の必要性を検討した。
マンモグラフィに関しては,National Comprehensive Cancer Network(NCCN)のガイドラインでも12カ月ごとの検査が推奨されており(二次資料①),すでに多くの施設で乳癌術後に定期的マンモグラフィが行われ,コンセンサスが得られていると思われる。エビデンスとしては,Annual surveillance mammography(ASM)の意義に関して,669例の同側乳房再発,対側再発した症例の後ろ向きの解析報告がある6)。これによるとASMを受けている患者での乳房部分切除術後の死亡ハザードは0.865と下がっており,生命予後を改善されているということになる。術後死亡率低減効果があると予測されるサーベイランスであり,患者負担も少ない検査であることから,術後1年ごとの定期マンモグラフィは強く推奨される。しかし,乳房部分切除術後では,術後変化,全乳房照射の影響等も懸念される。乳癌既往のある女性(personal history of breast cancer;PHBC)は,既往のない女性と比べると,マンモグラフィによるスクリーニングの感度の低下〔65.4%(95%CI 61.5-69.0)vs 76.5%(95%CI 71.7-80.7)〕を認めるとの報告7)もある。そこで,本項では乳癌術後の定期マンモグラフィに加え乳房超音波検査,造影乳房MRIを行うことの意義について,当初CQとして検討した。造影乳房MRIに関しては定量的解析も行った。
解 説
今回のシステマティック・レビューを行うにあたり,患者選択条件としては,「原発乳癌術後」,「年齢制限なし」,「dense breastか否かを限定しない」「家族歴等のリスク因子なし」とした。
アウトカムとしては,死亡率減少(重要度7点),再発率減少(重要度7点),同側再発,対側乳癌の早期発見(重要度6点),治療に伴うQOL低下の防止(重要度5点),検査に伴う不安(重要度4点),費用(重要度4点),偽陽性増加(重要度4点),乳房MRI造影剤の副作用(重要度4点)と設定した。今回の患者条件では死亡率減少,再発率減少,QOL,費用,乳房MRI造影剤の副作用に関する有用な文献は認めなかった。
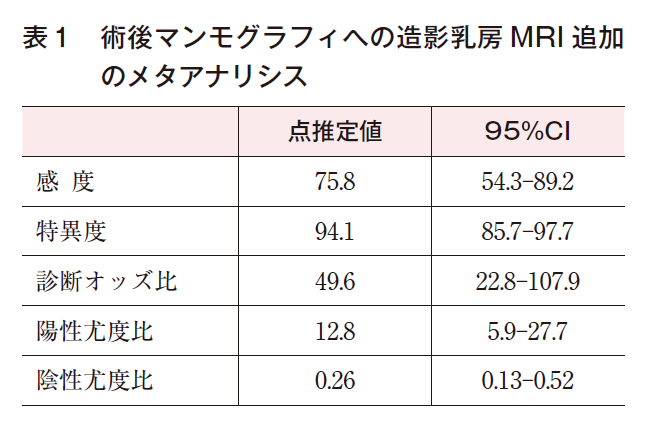
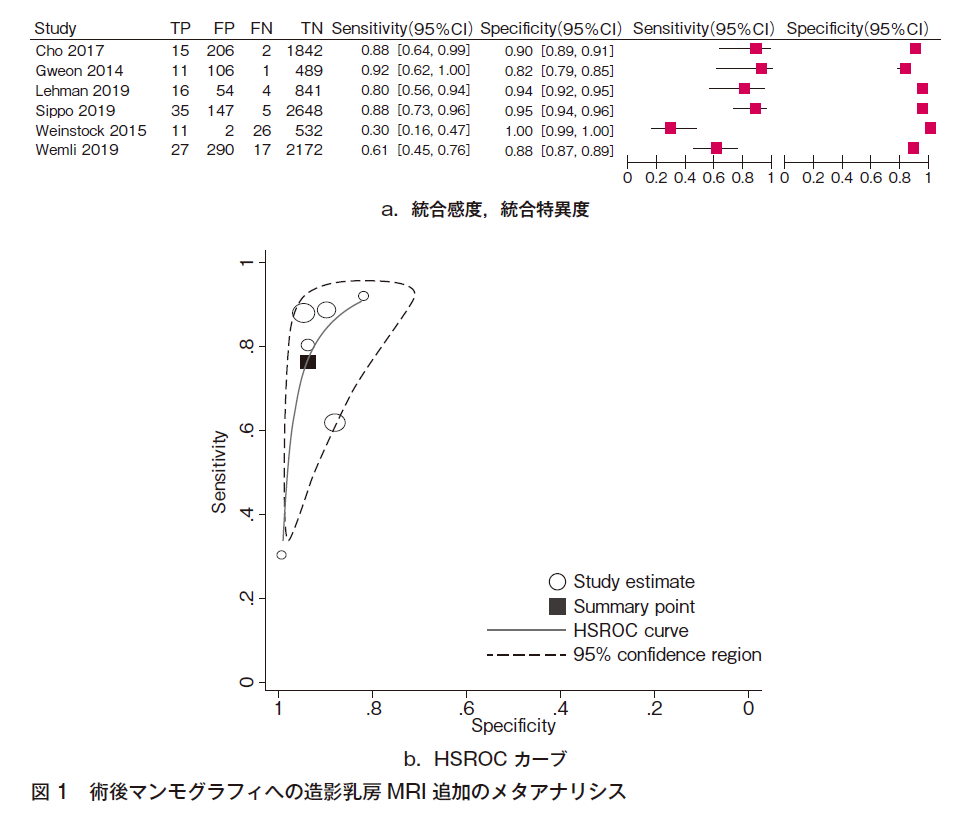
まず,造影乳房MRIの定量的解析については,家族歴のない乳癌既往のある患者における,術後マンモグラフィへの造影乳房MRI追加に関する2010年以降の論文で,患者条件が合致する6編8)~13)の統合解析を行った(表1,図1)。造影乳房MRIは,感度75.8%(95%CI 54.3-89.2),特異度94.1%(95%CI 85.7-97.7)であった。
2020年に掲載されたHassのシステマティック・レビューでは,2000年から2019年にかけて投稿された,乳癌術後のサーベイランスとしてMRIが施行された11文献をレビューした14)。その際の精度は感度47%,特異度97%であり,MRIが有用か不要か結論付けるにはエビデンスが不十分であると解説している。
Choらの報告によると,50歳以下の乳房部分切除術後女性754症例を集めた多施設研究において,毎年マンモグラフィ,超音波検査,造影乳房MRIが施行され,そのうち17症例に乳癌が発見された8)。癌発見率はマンモグラフィ単独で4.4%,マンモグラフィ+超音波検査で6.8%と有意差をもって改善していた一方,特異度は96%から88%に低下していた。またマンモグラフィ+MRIでも,8.2%と有意差をもって改善していた。感度はマンモグラフィ単独で53%,マンモグラフィ+MRIで100%であった。一方,特異度は96%から87%に低下していた。
またAmerican College of Radiology(ACR)で行われた,超音波検査を乳癌術後スクリーニングとして検討した最初の比較的大規模な臨床試験としてACRIN 6666試験がある15)。ただしdense breastに限られるため症例は偏ってはいるが,マンモグラフィに超音波検査を加えた群において,マンモグラフィ単独発見とマンモグラフィ+超音波検査両方で発見された精度は,感度がそれぞれ52.0%と76.0%,特異度が91.3%と84.1%であった。MRIを追加された群において,マンモグラフィ+超音波検査両方で発見された症例と,マンモグラフィ+超音波検査+MRIすべてで発見された症例の精度は,感度がそれぞれ43.8%と100.0%,特異度が84.4%と65.4%であった。これらの結果から,乳癌術後スクリーニングとしてマンモグラフィに超音波検査もしくはMRIを追加することで,癌発見率は向上するものの,偽陽性も増加すると述べられている。
副作用に関して超音波検査は被曝がないこと,痛みを伴わないこと,また諸外国と異なり日本においては検査へのアプローチが容易であることから,癌発見率の向上というメリットがデメリットを上回るため検査を行うことが勧められる。
今回の検索条件では,造影乳房MRIにおける造影剤の副作用,検査時間について該当する論文はなかった。MRI造影剤の一般的な副作用に関しては総論を参照のこと(☞検診・画像診断:総説4参照)。
費用に関しては,超音波・MRIともに日本における文献はなかった。マンモグラフィへの乳房超音波検査追加は,費用増加はあるものの比較的安価であり,感度の上昇を考えると許容されると思われる。また,日本の造影乳房MRI検査費用は欧米に比べて安価であり,日本国内のMRI設置数が多く検査アクセスも良好であることを考慮すると,乳癌術後でリスク因子のある患者を対象にした造影乳房MRIサーベイランスは許容される可能性が高いと思われるが,費用対効果に関しては研究検討が必要である。
不安に関する論文は1件抽出され,対象が乳癌術後患者ではないが,乳癌発症リスクが中から高の女性を対象にしたMRIサーベイランスにより,通常の乳房画像検査に比べ不安の軽減を認めたとの報告であった16)。
以上より,乳癌術後のスクリーニングにおいて,定期的なマンモグラフィに加え,乳房超音波検査や造影乳房MRI検査を加えることは,癌発見率の向上という点からは推奨される一方,偽陽性となり患者不安の増加や細胞診・針生検等の侵襲が加わるリスクが増加する。
乳房超音波検査は,副作用もなくベッドサイドで行えることから,乳癌術後に定期的に施行することのデメリットは少ないと考えられ,患者の同意があれば行うことが勧められる。ただし,造影乳房MRIに関しては,造影剤の副作用・検査費用・検査時間・疑陽性の問題等のデメリットもあるため,安易に検査するのではなく,リスク因子を考慮し主治医が必要と判断した場合に,メリット・デメリットを丁寧に説明したうえで,患者の意向を把握し対応する必要があると思われる。
本FRQは当初CQとして,文献検索,一次,二次スクリーニング,システマティック・レビューを検討したが,患者背景で年齢・乳房構成等の限定された文献が多く,最終的に推奨文を作成するに不十分な状況であると判断し,今回はFRQとすることになった。
検索キーワード
PubMed,医中誌で“Breast Neoplasms”,“Breast Cancer”,“Neoplasm Recurrence”,“Local Recurrence”,“Neoplasms Second primary”,“Recurrence”,“follow-up studies”,“follow-up”,“surveillance”,“Magnetic Resonance Imaging”,“MRI”,“Contrast Media”, “contrast enhanced”,“Ultrasonography”,“Ultrasound”のキーワードで検索した。検索期間は2010年1月から2020年6月までとし,PubMedで353件,医中誌で113件がヒットした。一次スクリーニングでPubMed 26編,医中誌7編の論文が抽出され二次スクリーニングでPubMed 5編,医中誌1編の論文が抽出された。それ以外にハンドサーチで14編の論文が追加された。ニ次スクリーニングで乳房超音波検査に関するものは,7編であり定性的システマティック・レビューを行った。乳房造影MRIについては二次スクリーニングで16編の論文が抽出され,そのうち条件の揃った6編で定量的システマティック・レビューを行った。
参考にした二次資料
National Comprehensive Cancer Network. NCCN Clinical Practice Guidelines in Oncology. Breast Cancer. Version 8.2018. https://www.nccn.org/(アクセス日:2022/2/26)
参考文献
1)Drukteinis JS, Gombos EC, Raza S, Chikarmane SA, Swami A, Birdwell RL. MR imaging assessment of the breast after breast conservation therapy:distinguishing benign from malignant lesions. Radiographics. 2012;32(1):219-34. [PMID:22236903]
2)Anderson SJ, Wapnir I, Dignam JJ, Fisher B, Mamounas EP, Jeong JH, et al. Prognosis after ipsilateral breast tumor recurrence and locoregional recurrences in patients treated by breast-conserving therapy in five National Surgical Adjuvant Breast and Bowel Project protocols of node-negative breast cancer. J Clin Oncol. 2009;27(15):2466-73. [PMID:19349544]
3)Komoike Y, Akiyama F, Iino Y, Ikeda T, Akashi-Tanaka S, Ohsumi S, et al. Ipsilateral breast tumor recurrence(IBTR)after breast-conserving treatment for early breast cancer:risk factors and impact on distant metastases. Cancer. 2006;106(1):35-41. [PMID:16333848]
4)Preda L, Villa G, Rizzo S, Bazzi L, Origgi D, Cassano E, et al. Magnetic resonance mammography in the evaluation of recurrence at the prior lumpectomy site after conservative surgery and radiotherapy. Breast Cancer Res. 2006;8(5):R53. [PMID:16959028]
5)Voinea SC, Sandru A, Blidaru A. Management of breast cancer locoregional recurrence. Chirurgia(Bucur). 2017;112(4):429-35. [PMID:28862119]
6)Paszat LF, Sutradhar R, Gu S, Rakovitch E. Annual surveillance mammography after early-stage breast cancer and breast cancer mortality. Curr Oncol. 2016;23(6):e538-45. [PMID:28050142]
7)Houssami N, Abraham LA, Miglioretti DL, Sickles EA, Kerlikowske K, Buist DS, et al. Accuracy and outcomes of screening mammography in women with a personal history of early-stage breast cancer. JAMA. 2011;305(8):790-9. [PMID:21343578]
8)Cho N, Han W, Han BK, Bae MS, Ko ES, Nam SJ, et al. Breast cancer screening with mammography plus ultrasonography or magnetic resonance imaging in women 50 years or younger at diagnosis and treated with breast conservation therapy. JAMA Oncol. 2017;3(11):1495-502. [PMID:28655029]
9)Gweon HM, Cho N, Han W, Yi A, Moon HG, Noh DY, et al. Breast MR imaging screening in women with a history of breast conservation therapy. Radiology. 2014;272(2):366-73. [PMID:24635678]
10)Lehman CD, Lee JM, DeMartini WB, Hippe DS, Rendi MH, Kalish G, et al. Screening MRI in women with a personal history of breast cancer. J Natl Cancer Inst. 2016;108(3):djv349. [PMID:26744477]
11)Sippo DA, Burk KS, Mercaldo SF, Rutledge GM, Edmonds C, Guan Z, et al. Performance of screening breast MRI across women with different elevated breast cancer risk indications. Radiology. 2019;292(1):51-9. [PMID:31063080]
12)Weinstock C, Campassi C, Goloubeva O, Wooten K, Kesmodel S, Bellevance, et al. Breast magnetic resonance imaging(MRI)surveillance in breast cancer survivors. Springerplus. 2015;4:459. [PMID:26322264]
13)Wernli KJ, Ichikawa L, Kerlikowske K, Buist DSM, Brandzel SD, Bush M, et al. Surveillance breast mri and mammography:comparison in women with a personal history of breast cancer. Radiology. 2019;292(2):311-8. [PMID:31161975]
14)Haas CB, Nekhlyudov L, Lee JM, Javid SH, Bush M, Johnson D, et al. Surveillance for second breast cancer events in women with a personal history of breast cancer using breast MRI:a systematic review and meta-analysis. Breast Cancer Res Treat. 2020;181(2):255-68. [PMID:32303988]
15)Berg WA, Zhang Z, Lehrer D, Jong RA, Pisano ED, Barr RG, et al;ACRIN 6666 Investigators. Detection of breast cancer with addition of annual screening ultrasound or a single screening MRI to mammography in women with elevated breast cancer risk. JAMA. 2012;307(13):1394-404. [PMID:22474203]
16)Brédart A, Kop JL, Fall M, Pelissier S, Simondi C, Dolbeault S, et al;Magnetic Resonance Imaging study group(STIC IRM 2005). Anxiety and specific distress in women at intermediate and high risk of breast cancer before and after surveillance by magnetic resonance imaging and mammography versus standard mammography. Psychooncology. 2012;21(11):1185-94. [PMID:21812069]