CQ6 肥満は乳癌患者の予後に影響を及ぼすか?
CQ6a 乳癌診断時の肥満
CQ6b 乳癌診断後の肥満
背 景・目 的
疫学・予防BQ7で記載されているように,閉経後日本人女性では肥満が乳癌発症リスクを増加させることは確実であり,閉経前日本人女性ではその可能性がある。乳癌診断時あるいは診断後の肥満が乳癌患者の予後に影響を与えるかもしれないという仮説が成り立つが,この仮説を検証することは乳癌患者の日常生活を指導するうえで極めて重要と考えられる。本項では肥満と乳癌患者の予後の間に関連があるか否かを,乳癌診断時の肥満と乳癌診断後の肥満に分けて検討した。
解 説
害のアウトカムとして乳癌再発リスク(重要度9点),乳癌死亡リスク(重要度8点),全死亡リスク(重要度8点)を設定した。
1)乳癌診断時の肥満
乳癌全体では計27件をシステマティック・レビューに用いた1)~27)。文献検索の過程でホルモン受容体陽性HER2陰性,HER2陽性,トリプルネガティブ乳癌に限定した報告が複数認められたので,それぞれ計8件6)10)14)20)21)28)~30),10件4)6)10)11)14)20)28)30)~32),12件6)10)14)20)21)28)30)33)~37)を選択し別途システマティック・レビューを行った。肥満の定義は各文献でbody mass index(BMI)で23~40以上と設定されていたが,30以上と設定し25未満の症例との比較検討が大多数であった。したがって今回のシステマティック・レビューでもBMI 30以上の症例と25未満の症例との比較を検討された文献を主に選択した。
(1)乳癌全体
① 乳癌再発リスク
20件(2件は2つの調査報告を含む)でメタアナリシスを行った(計41,665例)。効果の異質性は高いが,文献数も多く,報告バイアスは認められず,全体として有意な効果〔HR 1.20(95%CI 1.12-1.29)〕であった(図1)。よって,乳癌診断時に肥満である患者の乳癌再発リスクが高いことは確実であると判断した。
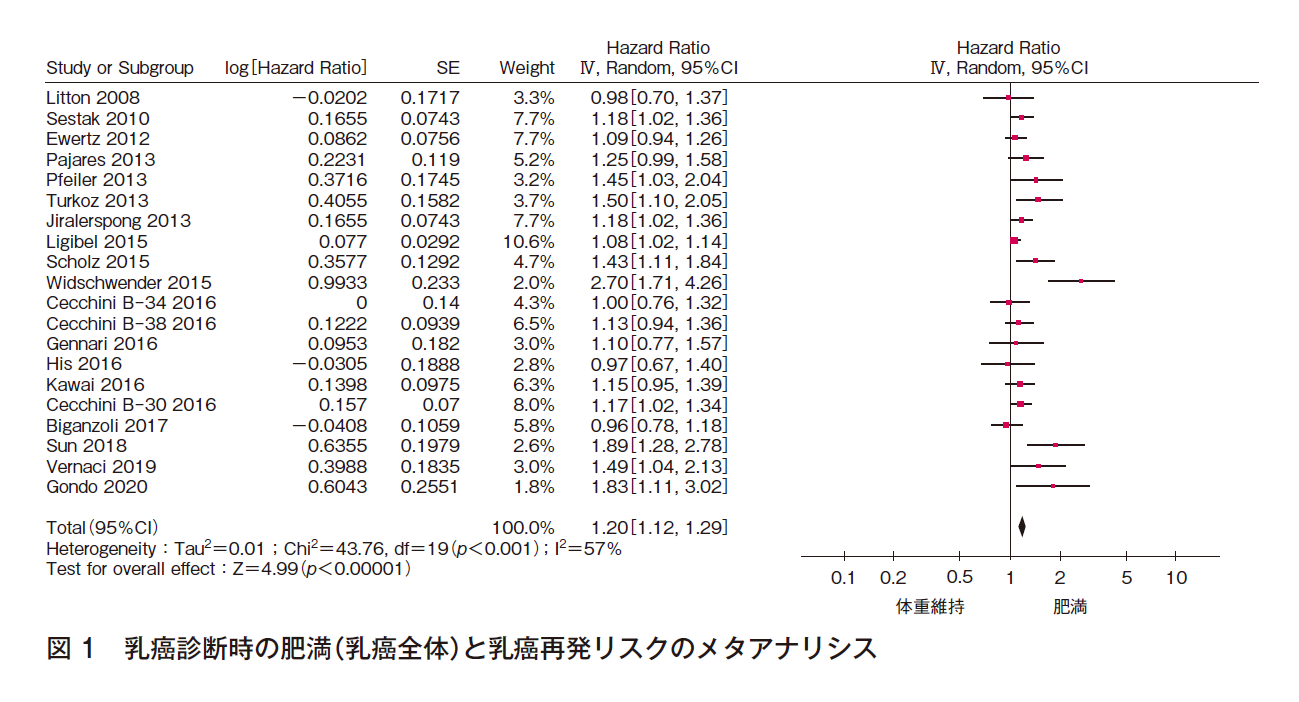
② 乳癌死亡リスク
17件でメタアナリシスを行った(計64,519例)。効果の異質性は中等度であり,文献数は多く,報告バイアスを認めたが,有意な効果〔HR 1.31(95%CI 1.21-1.42)〕であった(図2)。よって,乳癌診断時に肥満である患者の乳癌死亡リスクが高いことは確実であると判断した。
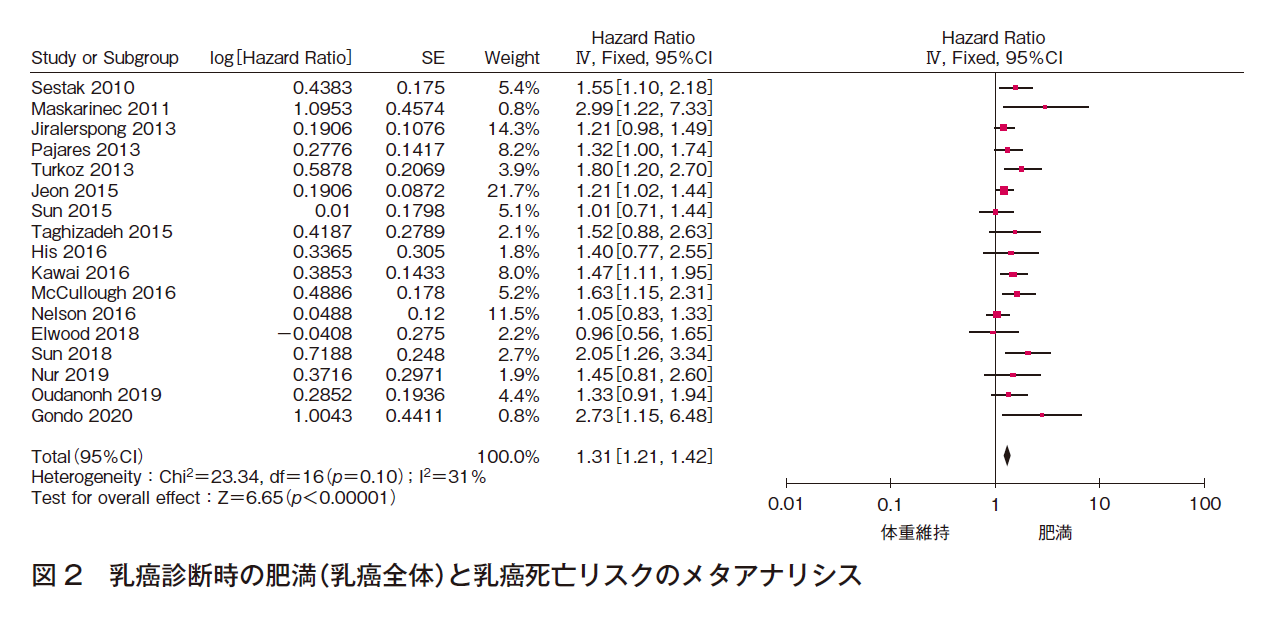
③ 全死亡リスク
24件(2件は2つの調査報告を含む)でメタアナリシスを行った(計78,939例)。効果の異質性は高いが,文献数も多く,報告バイアスは認められず,全体として有意な効果〔HR 1.30(95%CI 1.21-1.41)〕であった(図3)。よって,乳癌診断時に肥満である患者の全死亡リスクが高いことは確実であると判断した。
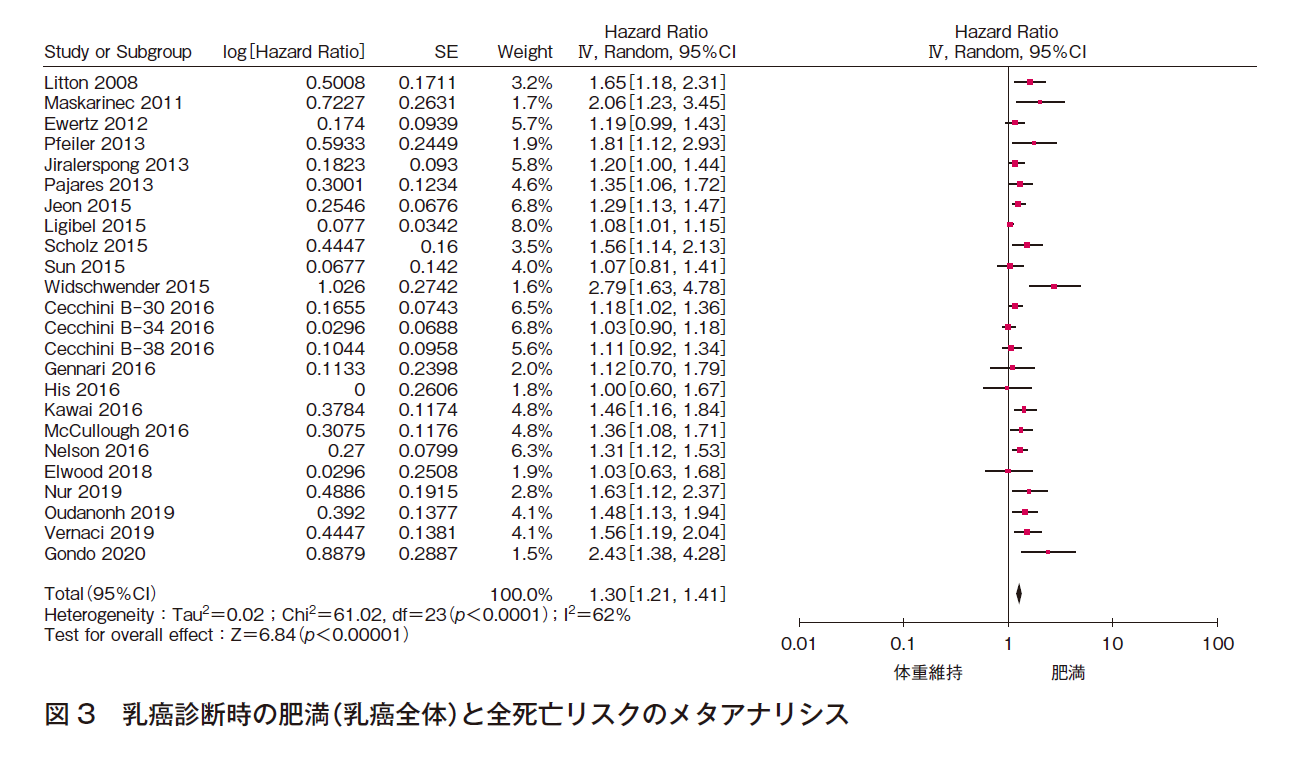
(2)サブタイプ別
<ホルモン受容体陽性HER2陰性乳癌>
① 乳癌再発リスク
5件でメタアナリシスを行った(計7,428例)。効果の異質性は中等度であり,報告バイアスを認めず,有意な効果〔HR 1.27(95%CI 1.12-1.45)〕であった(図4)。よって,乳癌診断時に肥満であるホルモン受容体陽性HER2陰性患者の乳癌再発リスクは高いことはほぼ確実であると判断した。
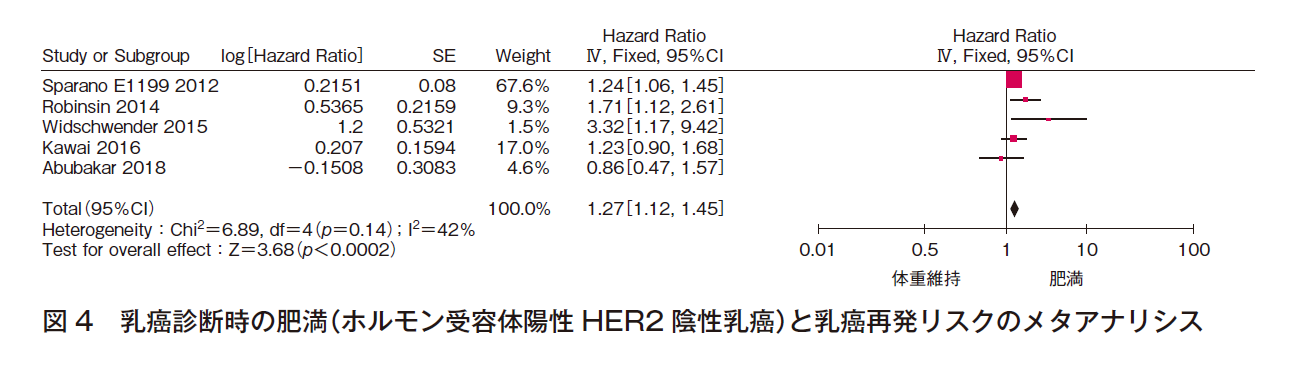
② 乳癌死亡リスク
4件でメタアナリシスを行った(計21,302例)。効果の異質性は低く,報告バイアスは認められず,有意な効果〔HR 1.31(95%CI 1.17-1.48)〕であった(図5)。よって,乳癌診断時に肥満であるホルモン受容体陽性HER2陰性患者の乳癌死亡リスクが高いことはほぼ確実であると判断した。
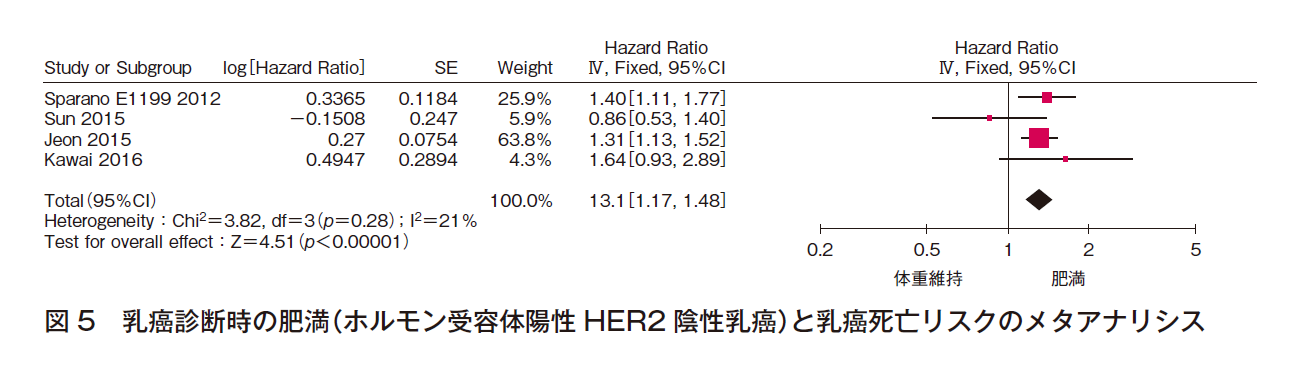
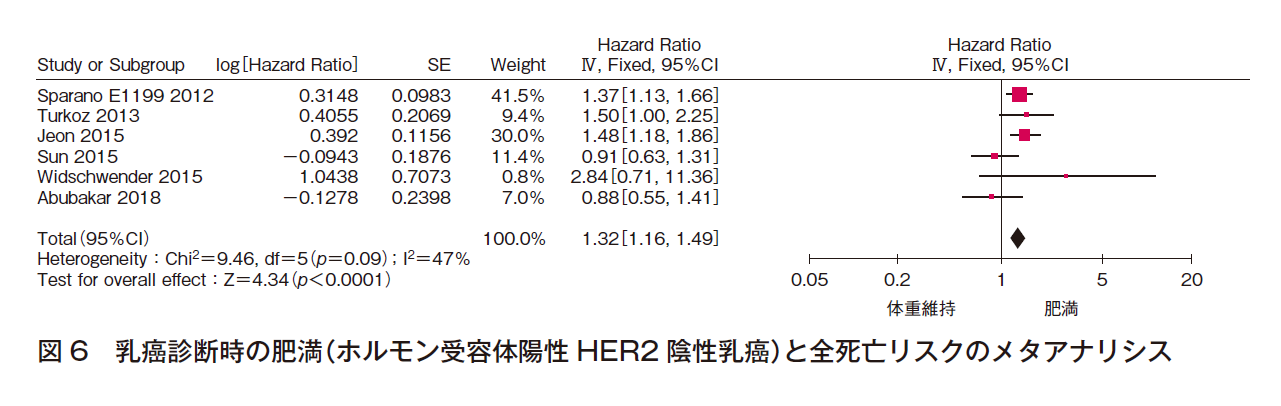
③ 全死亡リスク
6件でメタアナリシスを行った(計18,807例)。効果の異質性は中等度であり,報告バイアスは認められず,有意な効果〔HR 1.32(95%CI 1.16-1.49)〕であった(図6)。よって,乳癌診断時に肥満であるホルモン受容体陽性HER2陰性患者の全死亡リスクはほぼ確実であると判断した。
<HER2陽性乳癌>
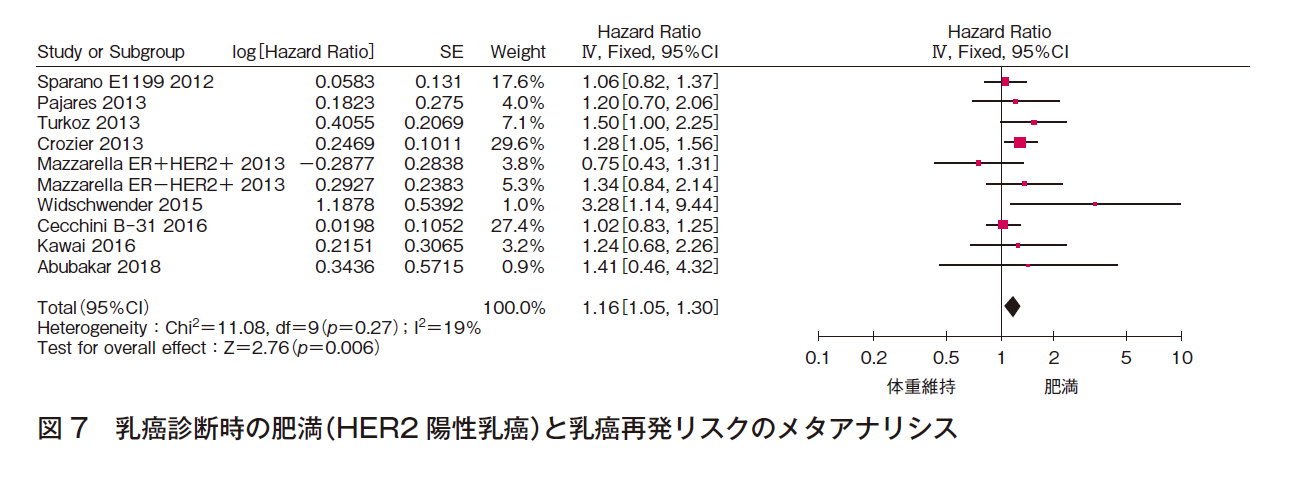
① 乳癌再発リスク
10件でメタアナリシスを行った(計7,177例)。効果の異質性は低く,報告バイアスは認められず,有意な効果〔HR 1.16(95%CI 1.05-1.30)〕であった(図7)。よって,診断時に肥満であるHER2陽性患者の乳癌再発リスクはほぼ確実であると判断した。
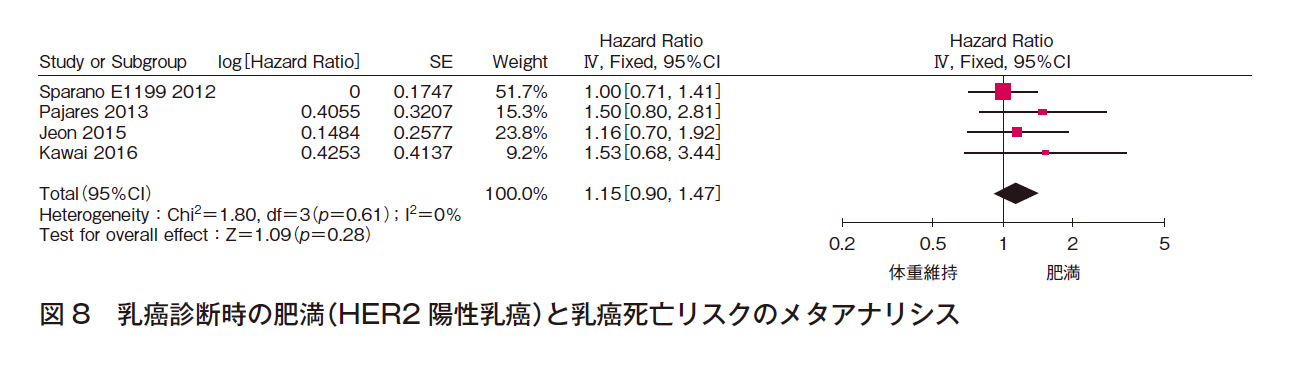
② 乳癌死亡リスク
4件でメタアナリシスを行った(計4,712例)。効果の異質性は低く,報告バイアスは認められないが,有意な効果ではない〔HR 1.15(95%CI 0.90-1.47)〕(図8)。よって,乳癌診断時に肥満であるHER2陽性患者の乳癌死亡リスクが高いことは結論付けられないと判断した。
③ 全死亡リスク
9件でメタアナリシスを行った(計7,198例)。効果の異質性は中等度であり,報告バイアスは認められず,有意な効果〔HR 1.16(95%CI 1.02-1.31)〕であった(図9)。よって,乳癌診断時に肥満であるHER2陽性患者の全死亡リスクが高いことはほぼ確実であると判断した。

<TNBC>
① 乳癌再発リスク
9件でメタアナリシスを行った(計4,370例)。効果の異質性は中等度であり,有意な効果ではない〔HR 1.06(95%CI 0.95-1.18)〕(図10)。よって,乳癌診断時に肥満であるトリプルネガティブ乳癌患者の乳癌再発リスクが高いかどうかは結論付けられないと判断した。

② 乳癌死亡リスク
5件でメタアナリシスを行った(計7,389例)。効果の異質性は中等度であるが,報告バイアスは認められず,点推定値はいずれも1以上と一貫しており,有意な効果ではないが傾向を認めた〔HR 1.20(95%CI 0.99-1.46)〕(図11)。よって,乳癌診断時に肥満であるトリプルネガティブ乳癌患者の乳癌死亡リスクは高い可能性があると判断した。
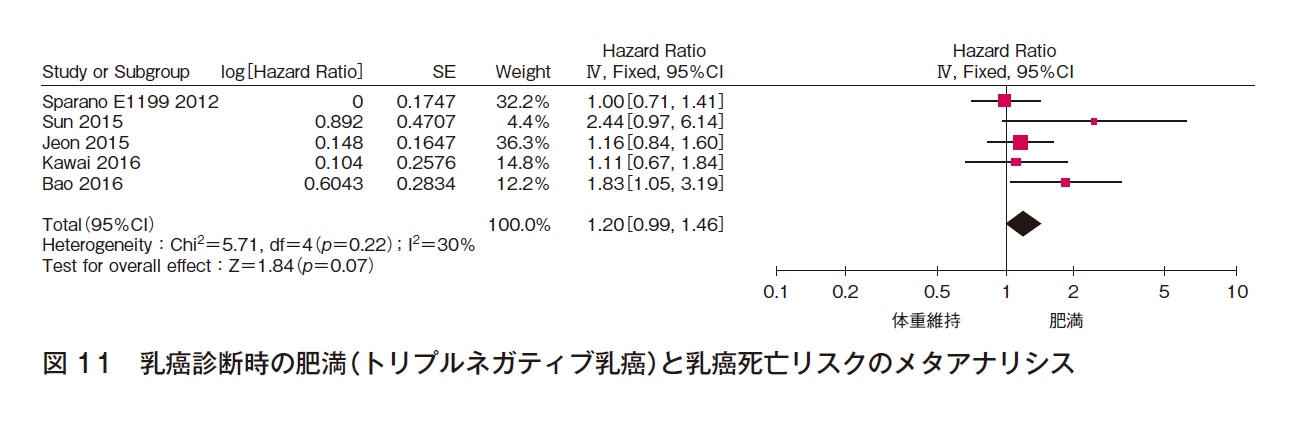
③ 全死亡リスク
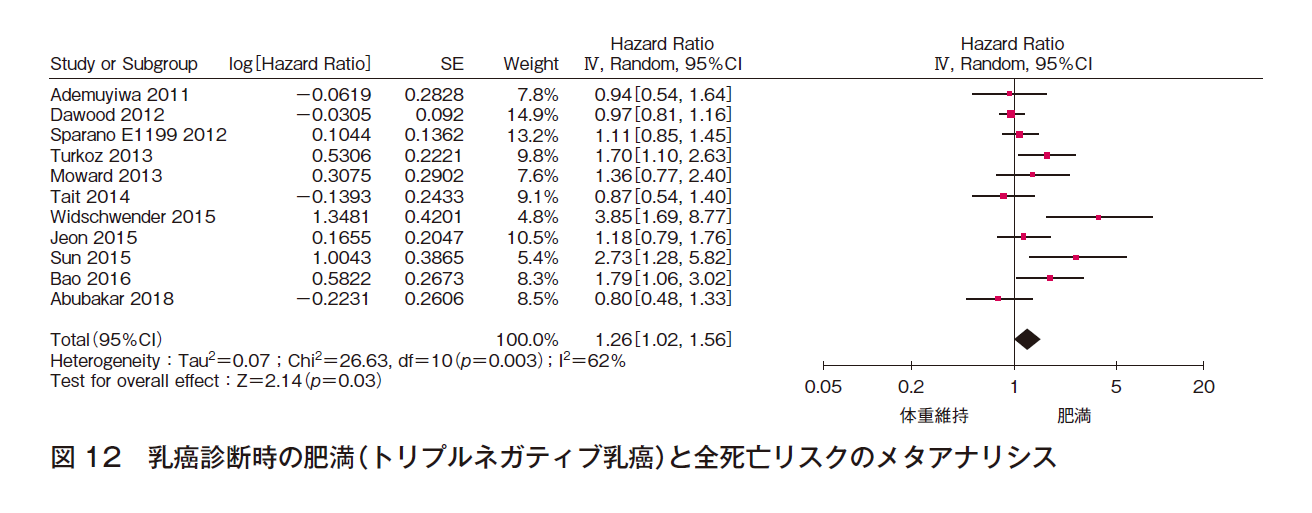
11件でメタアナリシスを行った(計8,806例)。効果の異質性は高く,報告バイアスを認めるが,有意な効果〔HR 1.26(95%CI 1.02-1.56)〕であった(図12)。よって,乳癌診断時に肥満であるトリプルネガティブ乳癌患者の全死亡リスクは高い可能性があると判断した。
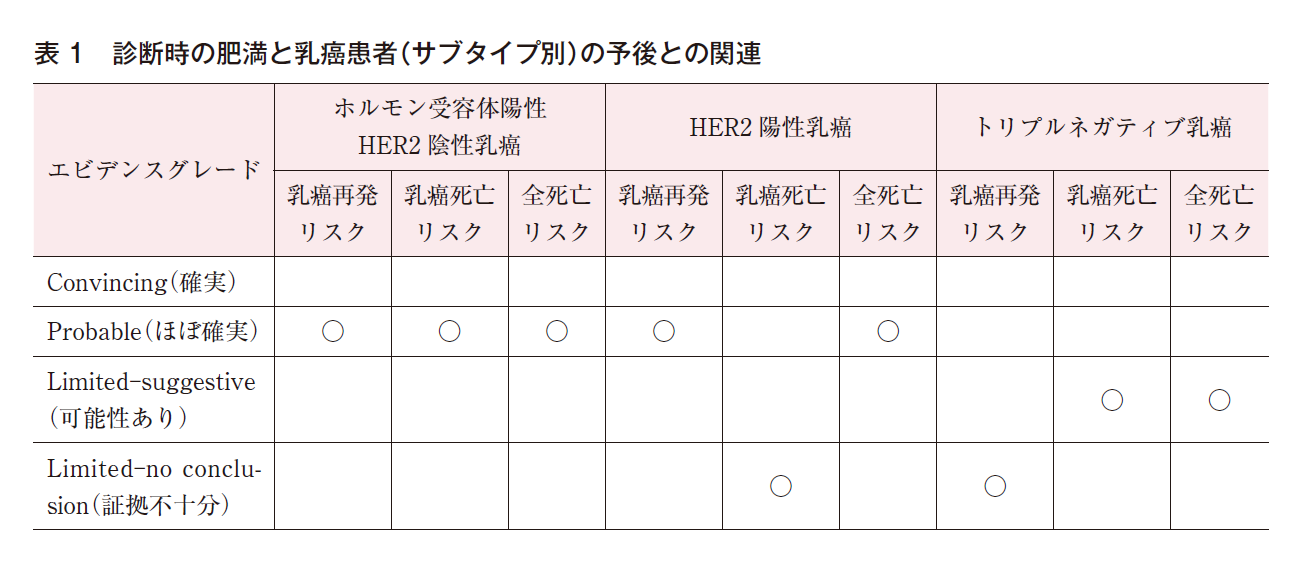
本診療ガイドライン2018年版と同様,乳癌全体では乳癌診断時に肥満である患者の乳癌再発リスク,乳癌死亡リスク,全死亡リスクが高いことは確実であると考えられる。2022年版の文献検索では,サブタイプ別の研究報告が増えており,2018年版で行われたトリプルネガティブ乳癌のシステマティック・レビューに加えてホルモン受容体陽性HER2陰性乳癌,HER2陽性乳癌のシステマティック・レビューを行った。メタアナリシスの結果,ホルモン受容体陽性HER2陰性乳癌では,乳癌再発リスク,乳癌死亡リスク,全死亡リスクが高いことはほぼ確実であり,HER2陽性乳癌では,乳癌再発リスク,全死亡リスクが高いことはほぼ確実である。また,トリプルネガティブ乳癌では,乳癌死亡リスク,全死亡リスクが高い可能性があることが示された(表1)。疫学・予防BQ7で記載されているように肥満と乳癌発症の機序に関してはホルモン依存性とホルモン非依存性の機序が想定されているが,本項での検討結果,乳癌診断時の肥満はホルモン受容体の発現の有無にかかわらず,いずれのサブタイプにおいても乳癌患者の予後を悪化させると考えられ,これら2つの機序の関与が示唆される。
2)乳癌診断後の肥満
12件をシステマティック・レビューに用いた37)~48)。診断後の肥満の定義は,36カ月で5%以上の体重増加37),12カ月で2.0以上のBMI上昇38)40),2年で5%以上の体重増加39),2年で10%以上の体重増加41),5年間の内分泌療法終了後5%以上の体重増加42),診断後10%以上の体重増加(診断後平均5.8年)43),診断後12~24カ月時点で10 kg以上の体重増加44),18カ月後の体重増加が5 kg以上45),4年目までに10%以上の体重増加46),診断後12~24カ月時点で10%以上の体重増加47),18カ月後に10%以上の体重増加48)等,さまざまであった。
(1)乳癌全体
① 乳癌再発リスク
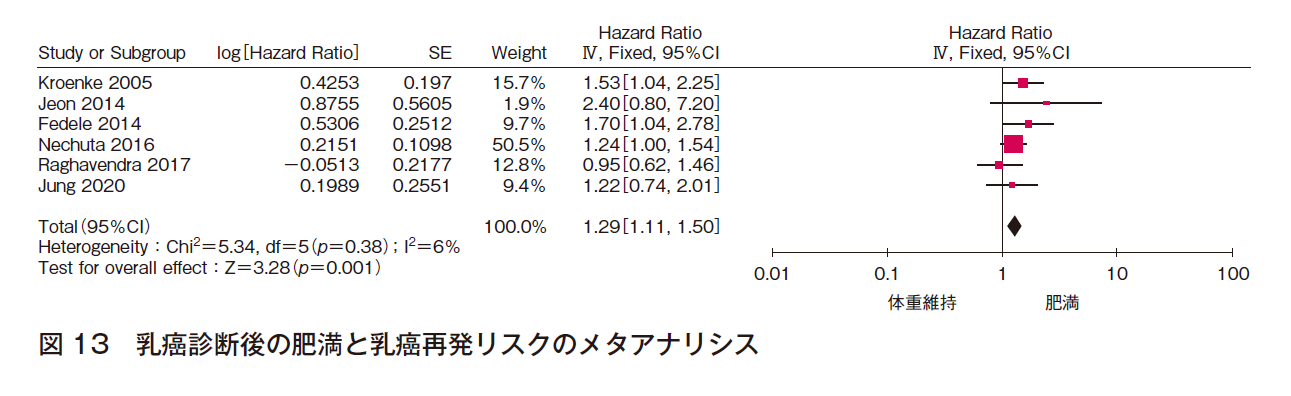
6件でメタアナリシスを行った(計7,875例)。効果の異質性は低く,報告バイアスは認められず,有意な効果〔HR 1.29(95%CI 1.11-1.50)〕であった(図13)。よって,乳癌診断後に肥満度が上昇した患者の乳癌再発リスクが高いことはほぼ確実であると判断した。
② 乳癌死亡リスク
9件でメタアナリシスを行った(計24,295例)。効果の異質性は中等度であり,報告バイアスを認めたが,有意な効果〔HR 1.24(95%CI 1.09-1.41)〕であった(図14)。よって,乳癌診断後に肥満度が上昇した患者の乳癌死亡リスクが高いことはほぼ確実であると判断した。
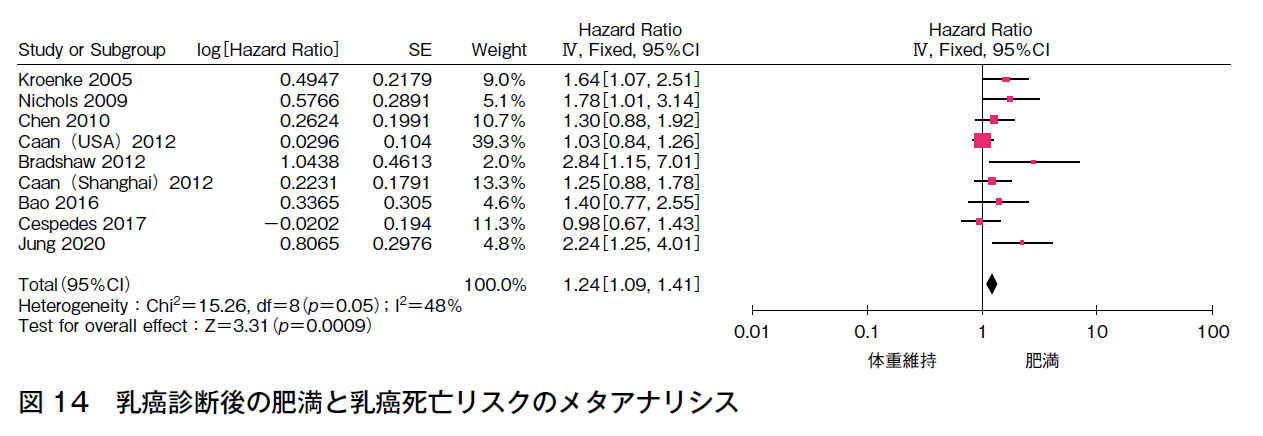
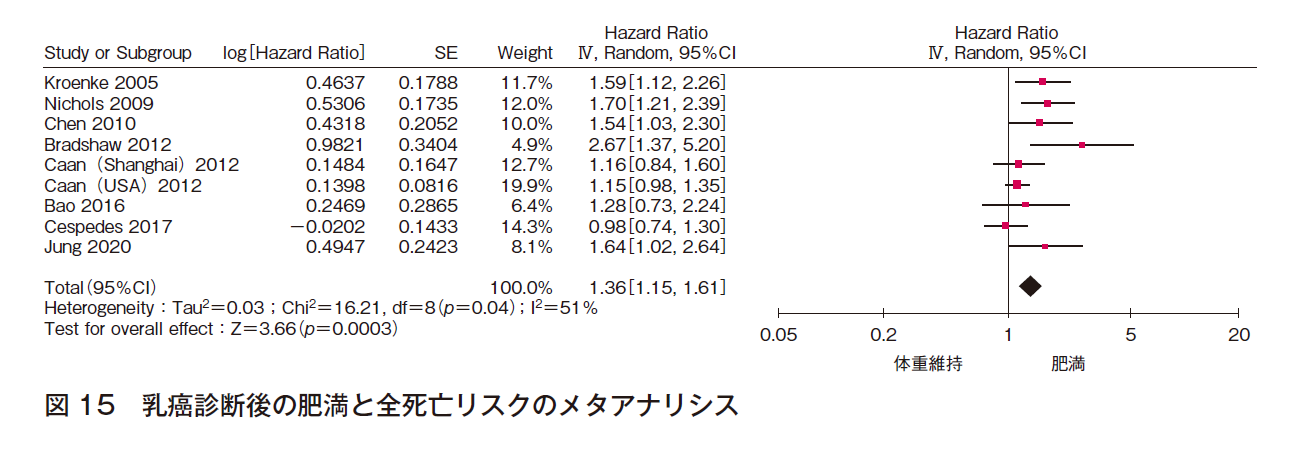
③ 全死亡率リスク
9件でメタアナリシスを行った(計24,347例)。効果の異質性は高いが,報告バイアスは認められず,有意な効果〔HR 1.36(95%CI 1.15-1.61)〕であった(図15)。よって乳癌診断後に肥満度が上昇した患者の全死亡リスクが高いことはほぼ確実であると判断した。
乳癌診断後の肥満の定義について文献ごとに異なる点やサブタイプ別の研究も含めて報告件数が少ないという問題点はあるが,結果は一貫性があり,乳癌診断後の肥満が乳癌再発リスク,乳癌死亡リスク,全死亡リスクを増加させることはほぼ確実と考えられる。日常診療において乳癌患者には肥満を避けるよう指導することが望まれる。
検索キーワード
PubMed,医中誌で“breast cancer”,“breast cancer recurrence”,“risk”,“obesity”,“body mass index”のキーワードで検索した。2021年7月22~23日に検索を行った。
診断時の肥満に関しては2018年版までの検索(2014年9月~2017年4月)で2010年(Protani),2014年(Chan)によるメタアナリシスの報告があり,一定の結論が出ている。これ以降も2018年(Mei)によるトリプルネガティブ乳癌のメタアナリシス,2021年(Lohman)による3つのサブタイプのメタアナリシス,(Harborg)によるトリプルネガティブ乳癌のメタアナリシスが報告されていた。2022年版の検索は,2016年1月~2021年3月までを追加し,2021年3月までの新しい文献を検索対象とした。結果,628件が該当した。また,これまでに報告されたメタアナリシスの参考文献をもとにハンドサーチを行い,2001年1月~2021年4月までの検索で52件が該当した。これらを一次スクリーニングで95件に絞り込み,二次スクリーニングで21件をシステマティック・レビューに採用した。なお,これまでに報告されているメタアナリシスの5件(①~⑤)を二次資料として参照した。
診断後の肥満に関しては2018年版までの検索(1998年1月~2017年4月)で2015年(Playdon)によるメタアナリシスの報告があるが,その後は報告されていない。2022年版の検索は,2016年1月~2021年3月までを追加し,2021年3月までの新しい文献を検索対象とした。該当した628件から一次スクリーニングで2件に絞り込み,これにハンドサーチの3件を加え,二次スクリーングを経て,これら5件をシステマティック・レビューに採用した。なお,これまでに報告されているメタアナリシスの1件(⑥)を二次資料として参照した。
参考にした二次資料
- Protani M, Coory M, Martin JH. Effect of obesity on survival of women with breast cancer:systematic review and meta-analysis. Breast Cancer Res Treat. 2010;123(3):627-35. [PMID:20571870]
- Chan DSM, Vieira AR, Aune D, Bandera EV, Greenwood DC, McTiernan A, et al. Body mass index and survival in women with breast cancer-systematic literature review and meta-analysis of 82 follow-up studies. Ann Oncol. 2014;25(10):1901-14. [PMID:24769692]
- Mei L, He L, Song Y, Lv Y, Zhang L, Hao F, et al. Association between obesity with disease-free survival and overall survival in triple-negative breast cancer:a meta-analysis. Medicine(Baltimore). 2018;97(19):e0719. [PMID:29742734]
- Lohmann AE, Soldera SV, Pimentel I, Ribnikar D, Ennis M, Amir E, et al. Association of obesity with breast cancer outcome in relation to cancer subtypes:a meta-analysis. J Natl Cancer Inst. 2021;113(11):1465-75. [PMID:33620467]
- Harborg S, Zachariae R, Olsen J, Johannsen M, Cronin-Fenton D, Bøggild H, et al. Overweight and prognosis in triple-negative breast cancer patients:a systematic review and meta-analysis. NPJ Breast Cancer. 2021;7(1):119. [PMID:34508075]
- Playdon MC, Bracken MB, Sanft TB, Ligibel JA, Harrigan M, Irwin ML. Weight gain after breast cancer diagnosis and all-cause mortality:systematic review and meta-analysis. J Natl Cancer Inst. 2015;107(12):djv275. [PMID:26424778]
参考文献
1)Litton JK, Gonzalez-Angulo AM, Warneke CL, Buzdar AU, Kau SW, Bondy M, et al. Relationship between obesity and pathologic response to neoadjuvant chemotherapy among women with operable breast cancer. J Clin Oncol. 2008;26(25):4072-7. [PMID:18757321]
2)Sestak I, Distler W, Forbes JF, Dowsett M, Howell A, Cuzick J. Effect of body mass index on recurrences in tamoxifen and anastrozole treated women:an exploratory analysis from the ATAC trial. J Clin Oncol. 2010;28(21):3411-5. [PMID:20547990]
3)Ewertz M, Gray KP, Regan MM, Ejlertsen B, Price KN, Thürlimann B, et al. Obesity and risk of recurrence or death after adjuvant endocrine therapy with letrozole or tamoxifen in the breast international group 1-98 trial. J Clin Oncol. 2012;30(32):3967-75. [PMID:23045588]
4)Pajares B, Pollán M, Martín M, Mackey JR, Lluch A, Gavila J, et al. Obesity and survival in operable breast cancer patients treated with adjuvant anthracyclines and taxanes according to pathological subtypes:a pooled analysis. Breast Cancer Res. 2013;15(6):R105. [PMID:24192331]
5)Pfeiler G, Stöger H, Dubsky P, Mlineritsch B, Singer C, Balic M, et al;ABCSG. Efficacy of tamoxifen±aminoglutethimide in normal weight and overweight postmenopausal patients with hormone receptor-positive breast cancer:an analysis of 1509 patients of the ABCSG-06 trial. Br J Cancer. 2013;108(7):1408-14. [PMID:23511562]
6)Turkoz FP, Solak M, Petekkaya I, Keskin O, Kertmen N, Sarici F, et al. The prognostic impact of obesity on molecular subtypes of breast cancer in premenopausal women. J BUON. 2013;18(2):335-41. [PMID:23818343]
7)Jiralerspong S, Kim ES, Dong W, Feng L, Hortobagyi GN, Giordano SH. Obesity, diabetes, and survival outcomes in a large cohort of early-stage breast cancer patients. Ann Oncol. 2013;24(10):2506-14. [PMID:23793035]
8)Ligibel JA, Cirrincione CT, Liu M, Citron M, Ingle JN, Gradishar W, et al. Body mass index, PAM50 subtype, and outcomes in node-positive breast cancer:CALGB 9741(Alliance). J Natl Cancer Inst. 2015;107(9):djv179. [PMID:26113580]
9)Scholz C, Andergassen U, Hepp P, Schindlbeck C, Friedl TW, Harbeck N, et al. Obesity as an independent risk factor for decreased survival in node-positive high-risk breast cancer. Breast Cancer Res Treat. 2015;151(3):569-76. [PMID:25962694]
10)Widschwendter P, Friedl TW, Schwentner L, DeGregorio N, Jaeger B, Schramm A, et al. The influence of obesity on survival in early, high-risk breast cancer:results from the randomized SUCCESS A trial. Breast Cancer Res. 2015;17(1):129. [PMID:26385214]
11)Cecchini RS, Swain SM, Costantino JP, Rastogi P, Jeong JH, Anderson SJ, et al. Body mass index at diagnosis and breast cancer survival prognosis in clinical trial populations from NRG Oncology/NSABP B-30, B-31, B-34, and B-38. Cancer Epidemiol Biomarkers Prev. 2016;25(1):51-9. [PMID:26545405]
12)Gennari A, Amadori D, Scarpi E, Farolfi A, Paradiso A, Mangia A, et al. Impact of body mass index(BMI)on the prognosis of high-risk early breast cancer(EBC)patients treated with adjuvant chemotherapy. Breast Cancer Res Treat. 2016;159(1):79-86. [PMID:27460638]
13)His M, Fagherazzi G, Mesrine S, Boutron-Ruault MC, Clavel-Chapelon F, Dossus L. Prediagnostic body size and breast cancer survival in the E3N cohort study. Int J Cancer. 2016;139(5):1053-64. [PMID:27106037]
14)Kawai M, Tomotaki A, Miyata H, Iwamoto T, Niikura N, Anan K, et al. Body mass index and survival after diagnosis of invasive breast cancer:a study based on the Japanese National Clinical Database-Breast Cancer Registry. Cancer Med. 2016;5(6):1328-40. [PMID:26923549]
15)Biganzoli E, Desmedt C, Fornili M, de Azambuja E, Cornez N, Ries F, et al. Recurrence dynamics of breast cancer according to baseline body mass index. Eur J Cancer. 2017;87:10-20. [PMID:29096156]
16)Sun L, Zhu Y, Qian Q, Tang L. Body mass index and prognosis of breast cancer:an analysis by menstruation status when breast cancer diagnosis. Medicine(Baltimore). 2018;97(26):e11220. [PMID:29952978]
17)Vernaci G, Dieci MV, Manfrin S, Mantiero M, Falci C, Faggioni G, et al. BMI is an independent prognostic factor for late outcome in patients diagnosed with early breast cancer:a landmark survival analysis. Breast. 2019;47:77-84. [PMID:31357134]
18)Gondo N, Sawaki M, Hattori M, Yoshimura A, Kotani H, Adachi Y, et al. Impact of BMI for clinical outcomes in Japanese breast cancer patients. Jpn J Clin Oncol. 2020;50(3):230-40. [PMID:31958129]
19)Maskarinec G, Pagano I, Lurie G, Bantum E, Gotay CC, Issell BF. Factors affecting survival among women with breast cancer in Hawaii. J Womens Health(Larchmt). 2011;20(2):231-7. [PMID:21281110]
20)Jeon YW, Kang SH, Park MH, Lim W, Cho SH, Suh YJ. Relationship between body mass index and the expression of hormone receptors or human epidermal growth factor receptor 2 with respect to breast cancer survival. BMC Cancer. 2015;15:865. [PMID:26546331]
21)Sun X, Nichols HB, Robinson W, Sherman ME, Olshan AF, Troester MA. Post-diagnosis adiposity and survival among breast cancer patients:influence of breast cancer subtype. Cancer Causes Control. 2015;26(12):1803-11. [PMID:26428518]
22)Taghizadeh N, Boezen HM, Schouten JP, Schröder CP, Elisabeth de Vries EG, Vonk JM. BMI and lifetime changes in BMI and cancer mortality risk. PLoS One. 2015;10(4):e0125261. [PMID:25881129]
23)McCullough LE, Chen J, Cho YH, Khankari NK, Bradshaw PT, White AJ, et al. DNA methylation modifies the association between obesity and survival after breast cancer diagnosis. Breast Cancer Res Treat. 2016;156(1):183-94. [PMID:26945992]
24)Nelson SH, Marinac CR, Patterson RE, Nechuta SJ, Flatt SW, Caan BJ, et al. Impact of very low physical activity, BMI, and comorbidities on mortality among breast cancer survivors. Breast Cancer Res Treat. 2016;155(3):551-7. [PMID:26861056]
25)Elwood JM, Tin Tin S, Kuper-Hommel M, Lawrenson R, Campbell I. Obesity and breast cancer outcomes in chemotherapy patients in New Zealand- a population-based cohort study. BMC Cancer. 2018;18(1):76. [PMID:29334917]
26)Nur U, El Reda D, Hashim D, Weiderpass E. A prospective investigation of oral contraceptive use and breast cancer mortality:findings from the Swedish women’s lifestyle and health cohort. BMC Cancer. 2019;19(1):807. [PMID:31412822]
27)Oudanonh T, Nabi H, Ennour-Idrissi K, Lemieux J, Diorio C. Progesterone receptor status modifies the association between body mass index and prognosis in women diagnosed with estrogen receptor positive breast cancer. Int J Cancer. 2020;146(10):2736-45. [PMID:31403177]
28)Sparano JA, Wang M, Zhao F, Stearns V, Martino S, Ligibel JA, et al. Obesity at diagnosis is associated with inferior outcomes in hormone receptor-positive operable breast cancer. Cancer. 2012;118(23):5937-46. [PMID:22926690]
29)Robinson PJ, Bell RJ, Davis SR. Obesity is associated with a poorer prognosis in women with hormone receptor positive breast cancer. Maturitas. 2014;79(3):279-86. [PMID:25088248]
30)Abubakar M, Sung H, Bcr D, Guida J, Tang TS, Pfeiffer RM, et al. Breast cancer risk factors, survival and recurrence, and tumor molecular subtype:analysis of 3012 women from an indigenous Asian population. Breast Cancer Res. 2018;20(1):114. [PMID:30227867]
31)Crozier JA, Moreno-Aspitia A, Ballman KV, Dueck AC, Pockaj BA, Perez EA. Effect of body mass index on tumor characteristics and disease-free survival in patients from the HER2-positive adjuvant trastuzumab trial N9831. Cancer. 2013;119(13):2447-54. [PMID:23585192]
32)Mazzarella L, Disalvatore D, Bagnardi V, Rotmensz N, Galbiati D, Caputo S, et al. Obesity increases the incidence of distant metastases in oestrogen receptor-negative human epidermal growth factor receptor 2-positive breast cancer patients. Eur J Cancer. 2013;49(17):3588-97. [PMID:23953055]
33)Ademuyiwa FO, Groman A, O’Connor T, Ambrosone C, Watroba N, Edge SB. Impact of body mass index on clinical outcomes in triple-negative breast cancer. Cancer. 2011;117(18):4132-40. [PMID:21387276]
34)Dawood S, Lei X, Litton JK, Buchholz TA, Hortobagyi GN, Gonzalez-Angulo AM. Impact of body mass index on survival outcome among women with early stage triple-negative breast cancer. Clin Breast Cancer. 2012;12(5):364-72. [PMID:23040004]
35)Mowad R, Chu QD, Li BD, Burton GV, Ampil FL, Kim RH. Does obesity have an effect on outcomes in triple-negative breast cancer? J Surg Res. 2013;184(1):253-9. [PMID:23768767]
36)Tait S, Pacheco JM, Gao F, Bumb C, Ellis MJ, Ma CX. Body mass index, diabetes, and triple-negative breast cancer prognosis. Breast Cancer Res Treat. 2014;146(1):189-97. [PMID:24869799]
37)Bao PP, Cai H, Peng P, Gu K, Su Y, Shu XO, et al. Body mass index and weight change in relation to triple-negative breast cancer survival. Cancer Causes Control. 2016;27(2):229-36. [PMID:26621544]
38)Kroenke CH, Chen WY, Rosner B, Holmes MD. Weight, weight gain, and survival after breast cancer diagnosis. J Clin Oncol. 2005;23(7):1370-8. [PMID:15684320]
39)Jeon YW, Lim ST, Choi HJ, Suh YJ. Weight change and its impact on prognosis after adjuvant TAC(docetaxel-doxorubicin-cyclophosphamide)chemotherapy in Korean women with node-positive breast cancer. Med Oncol. 2014;31(3):849. [PMID:24496561]
40)Fedele P, Orlando L, Schiavone P, Quaranta A, Lapolla AM, De Pasquale M, et al. BMI variation increases recurrence risk in women with early-stage breast cancer. Future Oncol. 2014;10(15):2459-68. [PMID:25525854]
41)Nechuta S, Chen WY, Cai H, Poole EM, Kwan ML, Flatt SW, et al. A pooled analysis of post-diagnosis lifestyle factors in association with late estrogen-receptor-positive breast cancer prognosis. Int J Cancer. 2016;138(9):2088-97. [PMID:26606746]
42)Raghavendra A, Sinha AK, Valle-Goffin J, Shen Y, Tripathy D, Barcenas CH. Determinants of weight gain during adjuvant endocrine therapy and association of such weight gain with recurrence in long-term breast cancer survivors. Clin Breast Cancer. 2018;18(1):e7-13. [PMID:29239836]
43)Jung AY, Hüsing A, Behrens S, Krzykalla J, Obi N, Becher H, et al. Postdiagnosis weight change is associated with poorer survival in breast cancer survivors:a prospective population-based patient cohort study. Int J Cancer. 2021;148(1):18-27. [PMID:32621760]
44)Nichols HB, Trentham-Dietz A, Egan KM, Titus-Ernstoff L, Holmes MD, Bersch AJ, et al. Body mass index before and after breast cancer diagnosis:associations with all-cause, breast cancer, and cardiovascular disease mortality. Cancer Epidemiol Biomarkers Prev. 2009;18(5):1403-9. [PMID:19366908]
45)Chen X, Lu W, Zheng W, Gu K, Chen Z, Zheng Y, et al. Obesity and weight change in relation to breast cancer survival. Breast Cancer Res Treat. 2010;122(3):823-33. [PMID:20058068]
46)Caan BJ, Kwan ML, Shu XO, Pierce JP, Patterson RE, Nechuta SJ, et al. Weight change and survival after breast cancer in the after breast cancer pooling project. Cancer Epidemiol Biomarkers Prev. 2012;21(8):1260-71. [PMID:22695738]
47)Bradshaw PT, Ibrahim JG, Stevens J, Cleveland R, Abrahamson PE, Satia JA, et al. Postdiagnosis change in bodyweight and survival after breast cancer diagnosis. Epidemiology. 2012;23(2):320-7. [PMID:22317813]
48)Cespedes Feliciano EM, Kroenke CH, Bradshaw PT, Chen WY, Prado CM, Weltzien EK, et al. Postdiagnosis weight change and survival following a diagnosis of early-stage breast cancer. Cancer Epidemiol Biomarkers Prev. 2017;26(1):44-50. [PMID:27566419]